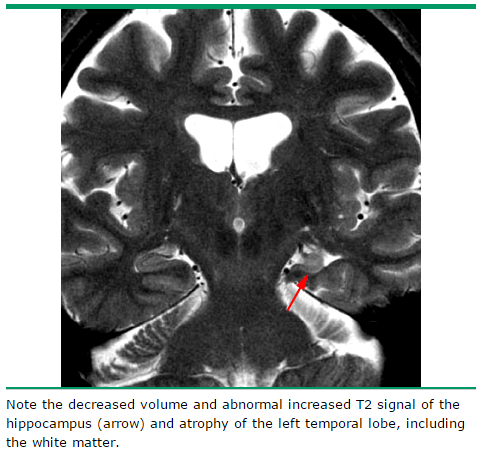
ハリソンの問題集を解き進めております。
知的好奇心をくすぐられます。
17歳男性。高校のフットボールの試合中に脳震盪を起こした。その時は、意識消失は起こさなかったが、約10分間の混乱が見られた。頭部画像検査は正常だった。その数週間後に診療所受診。事故の時からずっと続く頭痛と、時に起こるめまいを訴えている。母親は、患者が学校で集中力が続かず、最近落ち込んでいるように見えるのを心配している。事故の前まではもっと元気だったとのこと。身体所見は正常だが、感情の平坦化がいくらかある。(選択肢割愛)
例によってUpToDateで調べてみました。
Concussion and mild traumatic brain injury - SUMMARY AND RECOMMENDATIONS
を見てみます。
・ほとんどは予後良好である。
・受傷時には、短時間の意識消失や、明らかな混乱・健忘が生じる。神経学的な症状がわずからながらみられることが多いが、たいていは気づかれない。
・頭部外傷がある、または疑われるアスリートには、脳震盪の評価をすべきである。単純に見当識を尋ねるだけでは不十分で、SACによる評価をすべきである。
・意識消失があったり、症状が継続したりする患者は、救急受診して頭部CTを含む医学的評価をうけるべきである。
・受傷を短い間隔で繰り返すと、急性で致死的な脳浮腫が起こりうる。また慢性的な神経精神症状も起こりうる。
・他の後遺症として、脳震盪後症候群、頭痛、てんかん、めまいがある。
・アスリートは脳震盪を起こしたその日は試合に戻るべきではない。薬物治療が終わり症状がなくなるまで試合はするべきでない。小児、青少年の場合は更に厳格にすべきである。
この症例は脳震盪後症候群だと考えられます。
UpToDate - Postconcussion syndromeによると、自然史は以下の通り。
症状は最初の7-10日が最も強く、1か月で改善していく。
多くは3か月のうちに治まるが、10-15%で1年以上続くかもしれない。
最近、フィギュアスケートの事故で話題になりましたね。
意識戻ったら大丈夫という迷信は、根性論とともにはびこっている気もします。
(追記) JHospital NetworkのClinical questionにて
「スポーツにおける脳震盪の評価、復帰時期」
についてわかりやすくまとめてありました。ぜひご一読を。
例によってUpToDateで調べてみました。
Concussion and mild traumatic brain injury - SUMMARY AND RECOMMENDATIONS
を見てみます。
・ほとんどは予後良好である。
・受傷時には、短時間の意識消失や、明らかな混乱・健忘が生じる。神経学的な症状がわずからながらみられることが多いが、たいていは気づかれない。
・頭部外傷がある、または疑われるアスリートには、脳震盪の評価をすべきである。単純に見当識を尋ねるだけでは不十分で、SACによる評価をすべきである。
・意識消失があったり、症状が継続したりする患者は、救急受診して頭部CTを含む医学的評価をうけるべきである。
・受傷を短い間隔で繰り返すと、急性で致死的な脳浮腫が起こりうる。また慢性的な神経精神症状も起こりうる。
・他の後遺症として、脳震盪後症候群、頭痛、てんかん、めまいがある。
・アスリートは脳震盪を起こしたその日は試合に戻るべきではない。薬物治療が終わり症状がなくなるまで試合はするべきでない。小児、青少年の場合は更に厳格にすべきである。
この症例は脳震盪後症候群だと考えられます。
UpToDate - Postconcussion syndromeによると、自然史は以下の通り。
症状は最初の7-10日が最も強く、1か月で改善していく。
多くは3か月のうちに治まるが、10-15%で1年以上続くかもしれない。
最近、フィギュアスケートの事故で話題になりましたね。
意識戻ったら大丈夫という迷信は、根性論とともにはびこっている気もします。
(追記) JHospital NetworkのClinical questionにて
「スポーツにおける脳震盪の評価、復帰時期」
についてわかりやすくまとめてありました。ぜひご一読を。