2019年9月23日月曜日
サルコイドーシスをどう疑うか.
サルコイドーシスの表現型として有名なのは以下の2つ.
Heerfordt症候群:ぶどう膜炎,耳下腺腫脹,顔面神経麻痺+微熱
Löfgren症候群:BHL,関節炎,結節性紅斑
これがどうも覚えられないのです.
なので,自分のところにくるならどうやって現れるかを考えて見ます.
まず,Heerfordt症候群.
ぶどう膜炎が前面にでれば,患者はまず眼科を受診するかなぁ.
充血,眼痛,羞明,視力異常,霧視などで,ぶどう膜炎を想起すれば,どちらにせよ眼科を紹介するだろうし,ぶどう膜炎の原因疾患としてサルコイドーシスは有名なので,途方にくれることはなさそう.
耳下腺腫脹は無症候性だろうけど,微熱患者で偶発的に発覚して紹介,という流れはありそう.
となるとSjögren症候群やIgG4関連疾患をどうしても想起してしまいます.
Sjögren症候群は基本的に無熱性なので,違和感を持つとしたらそこでしょうか.
顔面神経麻痺でやってくるパターンが,もっとも可能性高そうです.
単純にこなしてしまうと,Bell麻痺か,
はたまたRamsay-Hunt症候群を疑って外耳道をみるかで,
終わってしまいそうです.
Bell麻痺っぽいけど,熱もあるし,眼も赤いし…という臨床像で
サルコイドーシスを疑うようにしなければいけません.
つづいてLöfgren症候群.
BHLがあれば真っ先にサルコイドーシスを疑うだろうと思います.
原因不明の多関節炎をみているときに,胸部X線を注意して見る,というプラクティスは
いままでしてこなかったなぁと反省です.
また,結節性紅斑+関節炎だと,関節リウマチや炎症性腸疾患などが真っ先に浮かんでしまいます.
あとはSweet病やリンパ腫とかですかね?関節炎はあまりないか・・・
結節性紅斑+関節炎で,サルコイドーシスを想起する,という練習が必要ですね.
というわけで,むりやりまとめるなら以下の通り.
有熱性の耳下腺腫脹→サルコイドーシスかも?
顔面神経麻痺→Bell麻痺だと思う前に一回はサルコイドーシスを想起する
結節性紅斑+関節炎→関節リウマチと思い込む前にサルコイドーシスを疑う
2017年4月30日日曜日
ミニレクチャー 尿酸降下療法と食事療法
10分でまとめ5分で発表するミニレクチャー
Q. 尿酸降下療法の適応は?
A. The Lancet, Oct.22,2016の痛風レビューによると,以下が適応
・発作が年2回以上
・痛風結節あり
・stage2以上のCKD (GFR90以下)
・腎結石
治療するなら,尿酸値は6以下に下げる.
第一選択はアロプリノール.100mgで開始,腎障害あれば50mgで開始,ゴールまでゆっくり増量.
腎障害患者で使用後8週以内に発熱,発疹,白血球増加,好酸球増加,腎障害,肝障害を来すことがある(allopurinol hypersensitivity syndrome)
Q. 食事指導に意味はあるのか?どうすればいいのか?
A. 食事療法で痛風発作は減少しないというエビデンスがある
アルコールと果糖は肝代謝で尿酸になる.
赤身肉は発作triggerになりうる.レバーも注意.
プリン体[mg/100g]はウニ137,イクラ3.7
うに丼50gで約70mg 痛風学会の基準は400mg/d うに丼6杯食べなければ大丈夫
2016年4月10日日曜日
リンパ節腫大の稀な原因
全身性リンパ節腫大の鑑別に苦慮しているところです。
基本的な診断方略、鑑別診断は知っているつもりなのですが
リンパ節腫大の稀な原因について網羅的にまとめます。
UpToDateにはリンパ節腫大の稀な原因として、菊地病、川崎病、アミロイドーシスとあわせて以下の疾患が挙げられています。
Castleman病
教科書で読んだことはありますが、いまいち病状がつかみきれていないです。
multicentric Castleman病では、全身のリンパ節腫脹、発熱、皮疹、体重減少などなど全身性の症状が現れます。腹腔、胸腔のリンパ節腫大があれば疑う、という感じでしょうか。
HIV,HHV-8感染の関連が示唆されています。
血管免疫芽球性T細胞性リンパ腫(AITL)
全身リンパ節腫大、発熱、肝脾腫、溶血性貧血、ポリクローナルガンマグロブリン血症などを呈します。もしかしたら好酸球増加がヒントになるかもしれません。
炎症性偽腫瘍
IgG4との関連が言われています。肺に境界明瞭な腫瘤影を呈することもあります。
木村病
頭頚部のリンパ節腫脹、皮下巨大結節、好酸球増加を呈します。
Progressive transformation of germinal centers (PTGC)
症状のない、持続的あるいは再発するリンパ節腫脹で、頭頸部が多いそうです。男性により起こりやすいです。前癌病変というわけではなさそうです。
Rosai-Dorfman症候群
sinus histiocytosis with massive lymphadenopathyともいいます。頸部リンパ節に組織球が集まって、無痛性巨大腫脹をきたします。骨、肺、皮膚などリンパ節以外も侵食します。self-limitedですが、溶血性貧血をきたすこともあります。
UpToDate: Evaluation of peripheral lymphadenopathy in adults
2016年3月29日火曜日
特発性間質性肺炎の基礎
特発性間質性肺炎がさっぱりわからないので
基本的なところを勉強してみました。
気管支鏡検査と病理組織の項目は飛ばします。当院では施行できないので。
とりあえずこのくらいの知識があれば、その都度調べるための土台となるのではと思います。
もちろん、続発性を鑑別することを忘れずに。
個人的には薬剤性と膠原病関連(とくに肺障害から起こる場合)が鑑別から抜けそうです。注意しなくては。
①IPF
・最多
・60-70歳代で多い
・月~年単位で慢性に呼吸苦増悪
・ばち指が多い
・肺底部、胸膜直下
・がちがちに線維化→蜂巣肺に
・がちがちに線維化→ステロイドだけでは効果乏しい
②NSIP
・2番目に多い
・週~月単位で亜急性発症
・ばち指は少ない
・1/3でインフルエンザ様症状(発熱)を呈する
・そこまでがちがちにならない→すりガラス影・網状影主体
・そこまでがちがちにならない→ステロイド効果見込める
(特発性間質性肺炎の診断・治療ガイドラインより引用)
③COP
・週~月単位で亜急性発症
・約半数でインフルエンザ様症状を呈する
・自然消退することもある。予後良好。
・細菌性肺炎みたいに肺胞にべたっと浸潤影
・約半数で白血球上昇。約2/3でCRP上昇。
・抗菌薬に不応で浸潤影が出たり引っ込んだりしたら疑う…のかな?
④AIP
・原因が見当たらないARDS
・予後不良
これくらいなら覚えられそう…。
レジデントのためのやさしイイ呼吸器教室
UpTpDate Idiopathic interstitial pneumonias: Clinical manifestations and pathology
UpTpDate Nonspecific interstitial pneumonia
UpTpDate Cryptogenic organizing pneumonia
2016年1月20日水曜日
アシクロビル脳症/IgA血管炎による浮腫
出会った疾患を復習です。
アシクロビルの副作用は腎障害が有名です。
点滴の場合は、事前の輸液にくわえ、1-2時間かけてゆっくり投与することが必要です。
ときに中枢神経障害を招きます。
興奮、振戦、譫妄、幻覚、ミオクローヌスなどが出現します。
最初見たときは、アルコールの振戦譫妄かと思いました。
高齢者、腎障害患者で注意です。
そして何より適正使用です。
参照:UpToDate Acyclovir: An overview
IgA血管炎は、以前はアレルギー性紫斑病とかヘノッホシェーンライン紫斑病とか呼ばれていました。
紫斑はもちろん、関節痛を起こします。関節炎ではないため他動時痛はあまりないです。
特に3歳以下の小児に起こると、限局性の浮腫を起こすことがあります。
自験例では、6歳男児の両足関節痛と両下腿浮腫、片側前腕浮腫で来院し、経過で体幹背側の限局性浮腫が出現したケースがあります。
腹痛は有名ですが、患者の半数で見られます。便鮮血が要請になるのが56%ですが、大量出血は稀です。
消化器症状は紫斑出現後8日以内に起こるのが典型的ですが、数か月後に起こることもあり長期フォローが必要です。15-35%で紫斑出現前に起こります。ピットフォールですね。
腎障害は年長児や成人例で多いです。血尿が最多です。
他の症状としては、陰嚢痛/腫大、中枢神経症状(頭痛、けいれん、脳症、失調など)、末梢神経障害、ぶどう膜炎などがあるそうです。初めて知りました。
急性多関節痛でIgA血管炎を想起した時の鑑別は、反応性関節炎、一過性滑膜炎、若年性特発性関節炎などですかね。
参照:UpToDate Henoch-Schönlein purpura (immunoglobulin A vasculitis): Clinical manifestations and diagnosis
2015年9月26日土曜日
リウマチ性多発筋痛症に関する推奨
リウマチ性多発筋痛症(PMR)の治療に難渋しているケースに出会ったので。
PMRの2015年版ガイドラインがA European League Against RheumatismとAmerican College of Rheumatologyの合同で出されました。
原文は以下から全文読めます。
Arthritis & Rheumatology 67(10):2569–2580
9つの推奨がなされているので、簡単に書きます。
①NSAIDsではなくてステロイドを使用する。
ただし、変形性関節症などが併存しているときに短期に併用するのはあり。
②ステロイド使用は、個々人に合わせて、必要最小限の期間にとどめる。
③初回治療ではプレドニゾン換算で12.5-25mg/dayを投与する。多すぎ、少なすぎは良くない。
糖尿病、骨粗鬆症、緑内障などの併存疾患がある場合は、上記範囲の中で少なめの用量にする。
④病勢、データ、有害事象をみながら個々人次合わせた投与計画を立てる。
A. まず4-8週以内に経口プレドニゾン10mg/dayにtaperingする
B. 再燃した場合は、滓年前の用量に戻して、4-8週かけて徐々に再燃時の量にする
C. 寛解が得られたら、4週ごとに1mg/dayずつ減らしていく。再燃したらBの通り。
(1T1.25mgだと、10mg/dayと7.5mg/dayを交互にするなどして調整をする)
⑤経口ステロイドのかわりに筋注メチルプレドニゾロンを用いても良い
⑥ステロイドは分1で用いる。夜中になると痛いなど特別な場合はその限りではない。
⑦再発の可能性が高いときや有害事象の危険性が高いときは、ステロイドにくわえメトトレキサートの早めの導入を検討する。
メトトレキサートの用量は7.5-10mg/wk
⑧TNFα阻害薬は使用しない。
⑨筋量と機能の維持、転倒防止のため、運動プログラムを行う。
へぇーと思うことばかりでした。
American College of Rheumatologyはcommonな疾患のガイドラインをpublishしているので、機会があれば他の疾患についても勉強してみようと思います。
2015年6月27日土曜日
クリオグロブリン血症
疑う機会がそこそこあるので、まとめてみます。
症状は以下の通り
・寒冷部位(耳朶など)の紫斑
・レイノー現象
・寒冷蕁麻疹
・先端(肢端)の出血性壊死
・凝固異常
・血管炎
・関節痛・
・神経学的所見
・肝脾腫
・糸球体腎炎
3つのタイプに分類されます。
Type 1
モノクローナルな免疫グロブリン増殖
皮膚の壊死や腎障害、神経障害など、血管を詰めるような悪さをする
原因疾患:多発性骨髄腫などの形質細胞系疾患、CMLなどリンパ増殖系疾患
Type 2
モノクローナルとポリクローナルが混ざっている
Type1ほど激しくはないがやはり血管を詰める
原因疾患:Type1にくわえ、関節リウマチ、SLE、シェーグレン症候群など
Type 3
ポリクローナル
触知可能な紫斑、レイノー現象など、関節炎や筋痛といった非特異的症状も。
原因疾患:自己免疫性疾患、ウイルス(HBV,HCV,EBV,CMVなど)、細菌(梅毒など)
クリオグロブリン検査で陰性となることもある。
いままで、クリオグロブリン血症の分類を意識したことがなかったのですが、
血液疾患によるものは、小血管の塞栓による重篤な症状が前面に出て、
ウイルスによるものは、関節炎など膠原病様な症状が出るのですね。
参考文献:Color atlas and synopsis of clinical dermatology
2015年6月1日月曜日
今日のRCT論文:フェブリクvsザイロリック
プチ抄読会にてRCT論文を読む練習をしております。
今日読んだRCT論文はこれ。
Febuxostat Compared with Allopurinol in Patients with Hyperuricemia and Gout
N Engl J Med 2005; 353:2450-2461
P: 痛風発作のある尿酸値8.0mg/dl以上の患者762人
除外:Cre>1.5, CCre<50, 妊娠、授乳、尿酸降下剤服用、BMI>50, キサンチン尿症・肝障害の既往、プレドニン10mg/day以上、HRTまたはピル服用、アルコール多飲
E: フェブキソスタット(フェブリク)80mg/dayまたは120mg/dayを52週継続
C: アロプリノール(ザイロリック)300mg/dayを52週継続
O: 最後の3か月で尿酸値6.0mg/dl以下を達成した患者の割合
T: double-blind RCT
ランダム化OK
群間は均一
二重盲検OK
サンプルサイズ計算OK
ITT解析OK
追跡率非常に良い
プライマリエンドポイントは、尿酸値6.0以下になった人の割合です。
フェブリク80mgで53%、120mgで62%
ザイロリック300mgで21%
と、フェブリクの尿酸を下げる効果が高いことが分かります。
ただし、セカンダリアウトカムである痛風発作を起こした患者の割合では以下の図の通り。
フェブリクのほうが発作は多い可能性があります。
ちなみに副作用はどの群も同じくらいです。
個人的には、発作のありなしをプライマリアウトカムに設定すべきなのではと思っています。
2015年5月16日土曜日
polyarticular goutという概念
痛風が発作性の多発関節炎となることがあります。polyarticular goutといいます。
多くの場合無治療で放置された場合です。
発作間(intercritical period)は全く無症状になることが多いです(UpToDateによる)。
多発関節炎の鑑別に痛風を入れたことがなかったので、驚きです。
敗血症やせん妄、関節リウマチに間違えられることもあるようです。
上行性に関節をおかしていき、上肢全ての関節が罹患するそうです。
変形性関節症を合併していることも多いみたいです。
日本の症例報告もあります。
高尿酸血症の持続により持続性の多発関節炎を呈した慢性結節性痛風の一例
非定型的な多関節炎を臨床症状と した結節性痛風の一例
無症状→発作→無症状を繰り返す多発関節炎をみたら、
(回帰性リウマチに飛びつく前に)多発関節性痛風を考えましょう。
ちなみに回帰性リウマチでは、発熱が稀である(DynaMedによる)、発作が通常は単関節炎であるため、そこらへんで鑑別してもいいかもです。
痛風発作がある患者に対する尿酸値降下療法
[foreground question]
P: 痛風発作の既往がある高尿酸血症の患者に
E: キサンチンオキシダーゼ阻害薬を使用するのは
C: 尿酸排泄促進薬を使用するのと比べて
O: 痛風発作の回数を減らすか
キサンチンオキシダーゼ阻害薬は
アロプリノール(ザイロリック)やフェブキソスタット(フェブリク) などがあります。
フェブリクは新しい薬ですが、アロプリノールとのRCTで遜色ない効果を示しています。
(このRCTに関しては後日ブログで紹介する予定)
一方、尿酸排泄促進薬は
プロベネシド(ベネシッド)やベンズブロマロン(ユリノーム)などがあります。
CURRENTや「内科診療ストロングエビデンス」には、
蓄尿で尿酸排泄600-800mg/day以下なら
尿酸排泄低下型として、尿酸排泄促進薬を投与し、
600-800mg/day以上なら
尿酸産生亢進型として、キサンチンオキシダーゼ阻害薬を投与すると書いてあります。
しかし、引用文献がなく、根拠が不明でした。
そこで、Pubmedにて検索。
gout, arthritisでRCT, humanのフィルターをかけると135の論文がヒット。
しかし、そのうちお目当ての論文はありませんでした。
どうやら、尿酸排泄促進薬を評価したRCTはこの世に存在していないみたいです…。
アメリカリウマチ協会のガイドラインでは、禁忌がなければ第一選択はアロプリノールになっています。
副作用について
ザイロリックはやはり、過敏反応(DIHSとか)が恐ろしいです。
肝障害が起こる頻度も高いです。
ベネシッドやユリノームは尿酸結石に注意です。
予防のために飲水を促します。また、尿pHを6.0~7.0になるよう調節します。
ユリノームは最低6か月間は肝機能酵素をフォローする必要があります。
無症候性の患者に治療すべきではないのはいまさらですが、
発作があり治療する場合は血中尿酸は6.0以下になるようにします。
アロプリノールは容量不足なことが多いみたいです。割とがっつり出すべきなのでしょう。
そういえば、発作時にザイロリックを飲んでも発作がひどくならないのではという話がありますね。
Allopurinol during acute gout attacks did not differ from delayed allopurinol for pain or recurrence
Ann Intern Med. 2013;158(8):JC6.
あえて危険を冒す必要はないとは思います。
~5/22追加~
尿酸低下療法時にコルヒチン600mg/day服用することで発作の予防になるみたいです。
2015年5月2日土曜日
炎症性筋疾患について(NEJM)
今週のNEJM Review Articleは、炎症性筋疾患についてでした。
4つの疾患の臨床的特徴を中心にまとめてみます。
Inflammatory Muscle Diseases
N Engl J Med 2015; 372:1734-1747
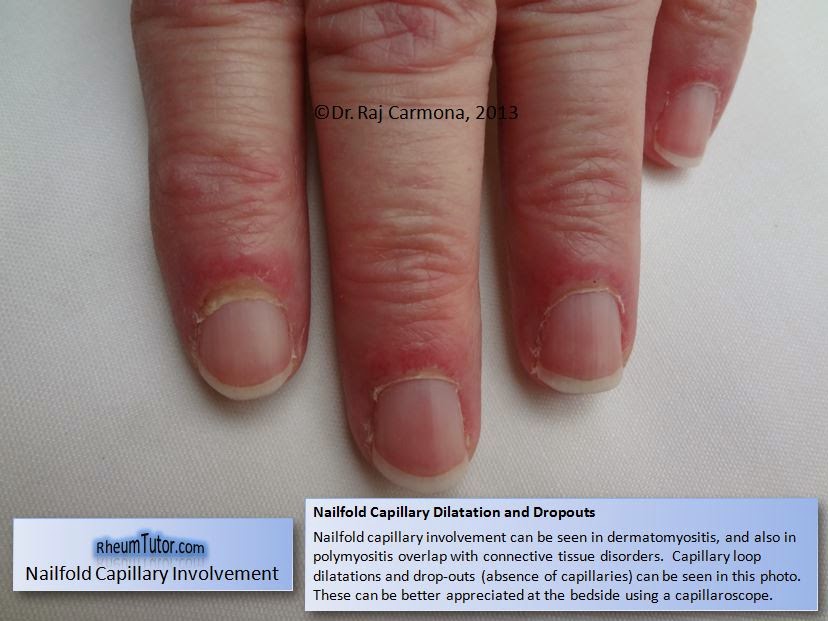
・皮膚筋炎
有名なヘリオトロープ疹、ゴットロン徴候の他にも特徴的な皮疹があります。
画像はhttp://www.rheumtutor.com/dermatomyositis/より引用。
ちなみに、日本人だとヘリオトロープ疹は赤褐色みたいになります。
皮膚症状のみという場合もあり、amyopathic dermatomyositisといいます。
その場合でも、検査をしてみると筋障害が見つかることが多いです。
悪性腫瘍の合併に注意です。発症後3~5年以内に9~32%の患者さんに癌が見つかります。
・皮膚筋炎
この疾患自体は稀であり、他の疾患を皮膚筋炎だと誤診することが多いみたいです。
基本的には除外診断であるということを押さえておきましょう。
鑑別は他の炎症性筋疾患にくわえ、成人発症の筋ジストロフィー、薬剤や内分泌疾患によるミオパチーやニューロパチーなどです。
抗シンセターゼ抗体陽性の患者は、間質性肺炎、関節痛、発熱、機械工の手などがみられることがあります。“抗シンセターゼ抗体症候群”といいます。
・自己免疫性壊死性筋炎
上の2つと比べ、発症が急性となることもあること、CK値が異常に高くなることが特徴です。
特発することもありますが、ウイルス感染、スタチン投与、悪性腫瘍に続発することもあります。
スタチンをやめた後も悪化していくミオパチーをみたら本症を考えましょう。
・封入体筋炎
上の3つと比べて異質な存在です。
○数か月~数年でゆっくり進行していく
○遠位筋も侵されやすい→ボタンをとめにくい等の症状も
○特に前腕や大腿四頭筋が侵されやすい→転倒の危険高い
○顔面や体幹の筋も侵されることがある→脊椎が曲がる、首がうなだれる
○左右非対称になることもある
○50%以上で嚥下困難が出る
○50歳以上の高齢男性で多い
○ステロイドや免疫抑制剤が効かない→嚥下困難にはIVIgが有用かも
皮膚筋炎だと思ってステロイド使っていたけど一向に良くならないときとかに本症を疑います。
2015年3月12日木曜日
NEJM Case8-2015
NEJM Case Recordです。
ざっくりまとめます。本文はこちら。
Case 8-2015
A 68-Year-Old Man with Multiple Myeloma, Skin Tightness, Arthralgias, and Edema
【患者】多発性骨髄腫の治療を受けている68歳男性
【主訴】皮膚緊満感、関節痛、手足の腫れ
約2年前に多発性骨髄腫の診断をされ、多剤薬物療法開始。9カ月前に自家幹細胞移植し完全寛解。
約1年前より腰痛あり。3か月前の造影MRIにて圧迫骨折と多発する骨融解像あり。
2カ月前より手足の腫れと疼痛、皮膚緊満感出現。体幹四肢にびまん性色素沈着あり。レナリドミドによる維持療法開始になったが症状悪化のため中止。びまん性の関節痛も出現。
関節fat padの針生検では悪性細胞またはアミロイドはなし。
来院日、関節痛あり(6点/10点)。アシクロビル、スタチン、オメプラゾール服用中。
バイタルに異常なし。
両側のMP関節、PIP関節に腫脹圧痛あり。
膝より下に浮腫あり、色素沈着あり、発赤熱感なし。
CRP 54.7、CK正常値、各種抗体(SS-A, SS-B, Sm, RNP, Jo-1, Scl-70, CCP)陰性。
既往歴にGERDあり。家族歴に関節リウマチあり。
ステロイド開始。
5週間後、強い疲労感あり体がなかなか動かない、約3.5kgの体重減少。
関節痛は2/10点になったものの、こわばりや腫脹は依然強い。
黒色便あり、便潜血3+。上部内視鏡と生検で胃前庭部毛細血管拡張症と判明。
下部消化管は良性ポリープのみ。
3か月後、増悪する息切れあり。CTその他でNSIPに一致する所見あり。
またCTで、食道のびまん性拡張あり。
IVIGとボルテゾミブが開始も、5日後症状は悪化。下肢の関節が曲げられず、車いす使用。
その4日後、意識障害出現。言葉を見つけにくい。経口摂取低下。人に対してのみ見当識保たれている。血圧98/63、あらたに眼窩周囲と顔面の腫脹が出現。
Hb 8.1, Plt 88000, 末梢血破砕赤血球あり。BUN86, Cre 4.38, eGFR 14。フィブリノーゲンとはプログロビンは正常値。
尿検査でアルブミン2+、色素顆粒円柱あり、非変形赤血球あり、細胞円柱なし。
problem listを作ってみました。
○比較的急速に進行した筋骨格系の問題
# 四肢の腫脹、皮膚緊満感
# 多関節痛/腫脹、関節可動域制限
# びまん性色素沈着
○急性期
# 血圧低下
# 軽度意識障害
# 急性腎障害(thrombic microangiopathy によるものか)
# 浮腫
○亜急性期
# 息切れ→間質性肺炎
# 貧血→胃前庭部毛細血管拡張症
○慢性期その他
# 多発性骨髄腫寛解状態
# 種々の薬剤投与
# GERD、食道のびまん性拡張
# リウマチ性疾患の家族歴あり
胃前庭部毛細血管拡張症(gastric antral vascular ectasia GAVE)という疾患を初めて知りました。
その名の通りの疾患で、短期間に貧血が進行し輸血が頻回に必要になることが多いそうです。
内視鏡所見からwatermelon stomachともいうそうです。
下の画像はUpToDateから。確かにスイカに見えますね。
UpToDateによれば、肝硬変や強皮症と関連するらしいです。
本文の記載に従って、色素沈着と多関節痛(炎)を来す疾患について考えましょう。
私が思いついたのはこのくらい。zebraに思えて仕方がないです。
・POEMS 症候群
・アミロイド―シス
・ヘモクロマト―シス
・薬剤
・造影MRIによる腎性全身性線維症
上の3つは検査で否定的ですね。
腎性全身性線維症は、eGFR30以上だとまず発症しないそうです。
造影MRI検査時はeGFR>60なのでまずありえないかなと。
線維化はおもに皮膚ですが、肺、心、神経を侵すこともあるみたいです。
とここまでで行き詰りました。
本文を読むと、骨髄腫に関係する皮膚疾患が何個かあるみたいです。
・強皮症
先行感染、糖尿病、MGUS、多発性骨髄腫との関係性があるそうです。
皮膚所見の分布が非典型的ですが、その他の所見は一致していますね。
GERD、間質性肺炎も説明できます。GAVEについては先述の通りです。
急性腎障害、軽度意識障害は、腎クリーゼで説明できます。高血圧はないですが。
なんで思いつかなかったのでしょうか…。
多関節炎の鑑別をしてしまったことと
多発性骨髄腫との関連を知らなかったことが原因ですね。
UpToDateには
Frank inflammatory arthritis is uncommon in SSc.
Joint pain, immobility and contractures develop as the result of fibrosis around tendons and other periarticular structures.
と書いてあります。
関節炎ではなく、関節痛、可動域制限、拘縮を診るのですね。
palpable and/or audible deep tendon friction rubs(腱がこすれる音)も大事な所見らしいです。
・硬化性粘液水腫(scleromyxedema)
初めて知りました。
粘液水腫性苔癬の一形態で、ほぼ必ずIgG MGUSに合併するみたいです。
重症なものは多発性硬化症によっておこるとのこと。
診断基準は以下の4つです。本例では丘疹がないですね。
・丘疹と皮膚硬化が全身にある
・皮膚生検でムチン沈着、線維芽細胞増殖、線維化がある。
・モノクローナルのγグロブリン増殖
・甲状腺疾患がない
・好酸球性筋膜炎(Shulman症候群)
骨髄腫を含む血液疾患で起こるみたいです。
手足や時に体幹から始まる急速進行の皮膚病変が特徴です。
オレンジの皮様の皮膚拘縮は有名ですね。
血中好酸球数が上昇していないので今回は否定的です。
というわけで、多発性骨髄腫寛解状態の68歳男性が強皮症を発症し、診断の遅れから腎クリーゼになったという症例でした。
~Clinical Pearls~
強皮症の腎クリーゼに注意。BUN, CreだけでなくRBC, Pltも確認。
強皮症の関節所見は、関節痛、可動域制限、拘縮。
GAVEは内視鏡でスイカの皮に見える。肝硬変と強皮症に注意。
骨髄腫と関係のある皮膚疾患:強皮症、硬化性粘液水腫、好酸球性筋膜炎
2015年2月26日木曜日
NEJM Case7-2015
今週のNEJM Case Recordです。
本文はこちら。
Case 7-2015
A 25-Year-Old Man with Oral Ulcers, Rash, and Odynophagia
【患者】25歳男性
【主訴】口腔内潰瘍、発疹、嚥下時痛
【現病歴】
18日前:副鼻腔が軽く詰まったような感じが出現
16日前:右股関節の手術をうけた。その後ナプロキセン処方
8日前:咽頭炎、嚥下時痛、発熱、戦慄、夜汗出現
5日前:外来受診。扁桃は腫大発赤、陰窩膿瘍と前頸部リンパ腫大あり。アモキシシリン処方。
4日前:体温38.6℃に症状
3日前:再受診。平熱に戻っていたが他の所見は変化なし。アモキシシリン継続も再び発熱。
2日前:再受診。扁桃より膿排泄あったが扁桃周囲膿瘍の所見なし。伝染性単核球症の検査は陰性。好中球優位のWBC上昇以外に血液検査異常なし。アモキシシリンクラブラン酸処方で帰宅。その後、口腔内病変と、顔面と体幹に散在する膿疱が出現。
1日前:再受診。体温38.7℃。当院紹介受診。
【現症】
体温38.8℃、血圧147/82、脈拍110、呼吸数22、SpO2 97%r/a
陽性症状:嚥下時痛(8点/10点)、両下肢の筋痛、下腿の圧痛のある結節、肛門周囲の搔痒、3日前からの便秘、経過中に約3.5kgの体重減少
扁桃発赤。扁桃腫大発赤し陰窩膿瘍あり。頸部、頤下部、鼠径部リンパ節腫大あり。
下唇、顔面、口腔内、体幹、四肢に膿疱あり、手掌足底にはなし。各大きさ2mm以下。
圧痛のある結節が体幹、下腿、臀部に散在。
陰茎、陰嚢、肛門周囲に潰瘍あり。
迅速ストレップ陰性。血液検査値特に変化なし。尿検査異常なし。
【既往歴】
痤瘡、陰部びらん(自然治癒した)、好酸球性食道炎疑い
以下、議論です。
梅毒:2期梅毒は発熱、発疹、筋痛、リンパ節腫大、咽頭炎を起こすこともある。
ただ発疹の種類が違う。2期梅毒の発疹は斑状または斑状丘疹状となる。
また、2期梅毒の陰部病変は、浅い無痛性びらんと扁平コンジローマとなる。
他のSTIも、やはりこの患者の全身の皮膚症状を説明できない。
天疱瘡/類天疱瘡:口腔内病変だけでなく陰部病変をきたすこともある。
ただ、年齢が合わない。自然軽快している点も合わない。
Tリンパ球関連皮膚疾患:多形紅斑、びらん性扁平苔癬、TENなど。
NSAIDsや抗菌薬の曝露があり、口腔内と陰部に病変がある患者で疑う。
どれも患者の皮膚所見とは合わない。
クローン病:アフタ性潰瘍と結節性紅斑は合致するが、膿疱の存在と消化器症状の不在が合わない。
というわけで、やはりこの特異的な皮膚症状が曲者ですね。
最も可能性のある鑑別診断はベーチェット病だとおもいます。
皮膚症状だけを考えるならまずこれだろうと思います。
ただ、扁桃に膿がたまったりや嚥下時痛がおきたりするのかが私の知識外です。
口腔内アフタ、皮膚症状、眼症状、外陰部潰瘍の主症状のうち3つを満たしているので、厚生労働省ベーチェット病診断基準では不全型の診断ですね。
ちなみに副症状は、関節炎(変形や硬直がない)、副睾丸炎、消化器病変(回盲部潰瘍など)、血管病変、中枢神経病変です。
そういえば、「血管炎を疑ったら睾丸痛を調べる」というClinical Pearlを見たことがあります。
ベーチェット病のPearlでは、「若い日本人女性の脳梗塞をみたらベーチェット病を疑え」がありますね。
いろいろ調べてみたら、どうやら扁桃炎がベーチェット病発症の契機になるみたいです。
「喉風邪をひくと皮膚に発疹が出る」という病歴が聴取できることもあるみたいですね。
参考:扁桃炎を契機に増悪した完全型ベーチェット病の1症例
というわけで、嚥下時痛が初発となったベーチェット病の症例でした。
~Clinical Pearls~
ベーチェット病の発症初期は、扁桃炎や齲歯との合併が多い。
ベーチェット病の皮膚病変は、痤瘡様、丘疹‐小水疱‐膿疱、偽毛嚢炎、結節、結節性紅斑、表在性静脈炎、壊疽性膿皮症様、多形滲出性紅斑様、触知可能な紫斑。
2014年12月16日火曜日
SLEの急性増悪(flare) (ハリソン問題集)
ハリソンの問題集を解き進めております。
知的好奇心をくすぐられます。
25歳女性。6か月前、軽度関節症、光過敏、蝶形紅斑、ANA(+)、anti-dsDNA(+)にて、SLEと診断された。腎機能と尿検査は正常だった。友達と一緒に砂浜に行った後、救急受診。肉眼的血尿あり、露光部に紅斑あり。手、膝、足首の滑膜肥厚あり。新たな血小板低下、白血球低下あり、血清Cre 2.5。緊急で腎生検を行うと、急性びまん性ループス腎炎に一致する像であった。適切な治療はなにか。(選択肢省略)
SLE flareという概念を初めて勉強しました。
このケースでは、紫外線により皮膚のアポトーシスが起き、flareを起こしたと考えられるようです。
UpToDate-Overview of the management and prognosis of systemic lupus erythematosus in adults-ASSESSMENT OF DISEASE ACTIVITY AND SEVERITY-Flares
の項には以下のように書いてあります。
・flareをちゃんと定義することは難しく、予測もしにくい。
・血清学的検査と疾患活動指標を用いて判断される。
・中等度、重度のflareが起きたら治療を変える必要がある。
・あらゆる臓器が関係する。
・flareの予測には補体低下と抗dsDNA抗体上昇が有用。
・ただ、補体低下と抗dsDNA抗体上昇がある患者の12%は急性症状を呈さない。
・診断年齢25歳以下、腎・血管・神経障害がある患者が高リスク
flareの一例は以下の通り。
軽度:微熱、頬部紅斑、関節痛が出現し、倦怠感が増悪。軽度白血球減少。
この場合、治療は必要ない、またはhydroxychloroquineか7.5mgプレドニゾンを用いる。
中等度:SLE患者に胸膜痛と肘関節腫脹が出現。L/Dで急性反応が起きている。X線で胸水あり。
この場合、7.5mg以上のプレドニゾンを用い、アザチオプリンなどの免疫抑制薬を併用することもある。
重度:SLE患者にループス腎炎による腎不全と著明な尿蛋白出現。補体低下と抗dsDNA抗体上昇あり。
この場合、高容量のプレドニゾンを投与し、さらに免疫抑制薬を追加する。
要するに、
flareの診断には補体低下と抗dsDNA抗体上昇が重要だけど
あまり頼りすぎずに状態を綿密にモニターして
臨床的な増悪が見られたらしっかり治療しましょう
ということですかね。
SLE flareという概念を初めて勉強しました。
このケースでは、紫外線により皮膚のアポトーシスが起き、flareを起こしたと考えられるようです。
UpToDate-Overview of the management and prognosis of systemic lupus erythematosus in adults-ASSESSMENT OF DISEASE ACTIVITY AND SEVERITY-Flares
の項には以下のように書いてあります。
・flareをちゃんと定義することは難しく、予測もしにくい。
・血清学的検査と疾患活動指標を用いて判断される。
・中等度、重度のflareが起きたら治療を変える必要がある。
・あらゆる臓器が関係する。
・flareの予測には補体低下と抗dsDNA抗体上昇が有用。
・ただ、補体低下と抗dsDNA抗体上昇がある患者の12%は急性症状を呈さない。
・診断年齢25歳以下、腎・血管・神経障害がある患者が高リスク
flareの一例は以下の通り。
軽度:微熱、頬部紅斑、関節痛が出現し、倦怠感が増悪。軽度白血球減少。
この場合、治療は必要ない、またはhydroxychloroquineか7.5mgプレドニゾンを用いる。
中等度:SLE患者に胸膜痛と肘関節腫脹が出現。L/Dで急性反応が起きている。X線で胸水あり。
この場合、7.5mg以上のプレドニゾンを用い、アザチオプリンなどの免疫抑制薬を併用することもある。
重度:SLE患者にループス腎炎による腎不全と著明な尿蛋白出現。補体低下と抗dsDNA抗体上昇あり。
この場合、高容量のプレドニゾンを投与し、さらに免疫抑制薬を追加する。
要するに、
flareの診断には補体低下と抗dsDNA抗体上昇が重要だけど
あまり頼りすぎずに状態を綿密にモニターして
臨床的な増悪が見られたらしっかり治療しましょう
ということですかね。
2014年11月25日火曜日
寒冷蕁麻疹(ハリソン問題集)
ハリソンの問題集を解き進めております。
知的好奇心をくすぐられます。
28歳女性。10年前より、手足が冷たいものの触れると蕁麻疹ができる。冷たいもの以外の誘因はない。喘息・アトピー・食物アレルギーの既往なし。薬剤歴は5年前からのピルのみ。舌圧子で前腕をひっかくとその部分が隆起する。手を冷たい水につけると、発赤腫脹が生じ、膨疹‐潮紅反応も見られる。
UpToDate-Cold urticariaをざっと纏めるとこんな感じ。
(画像はすべてUpToDateより)
・寒冷曝露により脂肪細胞が活性化しておこる蕁麻疹。原因は不明。
・症状は曝露領域に限局し、数分で出現。曝露が激しいと全身反応起こすこともあり、アナフィラキシーや咽頭浮腫による窒息をおこすことも。
・診断は寒冷刺激検査(CST)で行う。
・多くは特発性。全身の炎症(発熱・関節痛など)や紫斑ができる場合は、感染症やfamilial cold antiinflammatory syndrome(FCAS)などを疑う。
・寒冷刺激を避けるのが一番だが実際には難しい。第2世代抗ヒスタミン薬投与が推奨される。
知らないことがたくさんあります。
UpToDate-Cold urticariaをざっと纏めるとこんな感じ。
(画像はすべてUpToDateより)
・寒冷曝露により脂肪細胞が活性化しておこる蕁麻疹。原因は不明。
・症状は曝露領域に限局し、数分で出現。曝露が激しいと全身反応起こすこともあり、アナフィラキシーや咽頭浮腫による窒息をおこすことも。
・診断は寒冷刺激検査(CST)で行う。
・多くは特発性。全身の炎症(発熱・関節痛など)や紫斑ができる場合は、感染症やfamilial cold antiinflammatory syndrome(FCAS)などを疑う。
・寒冷刺激を避けるのが一番だが実際には難しい。第2世代抗ヒスタミン薬投与が推奨される。
知らないことがたくさんあります。
2014年11月17日月曜日
蕁麻疹性血管炎(ハリソン問題集)
ハリソンの問題集を解き進めております。
知的好奇心をくすぐられます。
35歳女性。6か月続く反復する蕁麻疹。ときに色素沈着を残す。関節痛もある。赤沈85mm/h。
蕁麻疹性血管炎は、30代の女性に好発します。
治療はステロイド。免疫抑制薬も使うことがあるみたいです。
≪Clinical Pearl≫
色素沈着を残す蕁麻疹に関節痛をみたら皮膚生検!
蕁麻疹性血管炎は、30代の女性に好発します。
治療はステロイド。免疫抑制薬も使うことがあるみたいです。
≪Clinical Pearl≫
色素沈着を残す蕁麻疹に関節痛をみたら皮膚生検!
登録:
投稿 (Atom)