2019年9月30日月曜日
腓骨神経麻痺とその鑑別
外来で出会ったので,調べて見ました.
こういうコモンな疾患は,徹底的に特徴を覚えておく必要があります.
まず解剖から.
腓骨神経は膝関節後方で坐骨神経から分岐し,腓骨頭にまきつくようにして下腿外側を下降していきます.
なので,腓骨頭での圧迫で麻痺を生じます.
症状は,足部外側~足背・足趾にかけての感覚障害と,足関節背屈障害です.
小趾の感覚は保たれている点がポイントです.小趾は腓腹神経支配です.
主な鑑別はL5神経根症です.
感覚障害の部位は一致します.
鑑別点は,後脛骨筋(つまり足関節の底屈内反)です.
後脛骨筋はL5神経根由来ですが,腓骨神経ではなく脛骨神経が支配しているため
足関節の底屈内反が障害されていればL5神経根症
障害されていなければ腓骨神経障害の可能性があがります.
その他,上円錐症候群や中心前回の脳梗塞の除外も必要です.
中心前回の微小な梗塞は,末梢神経麻痺のように見えることがあります.
上肢の症状であっても同様ですね.
たとえば,突然発症の下垂手をみたら,橈骨神経麻痺ではなく,中心前回の脳梗塞を疑う必要があります.
身体所見では腱反射亢進の有無などが鑑別点でしょうか.
病歴がはっきりしていればそちらのほうが役に立つかもしれません.
ただ,寝ておきたら麻痺,というケースでは病歴では判断困難ですよね.
このあたりは,積極的に頭部画像検査を行ってもよいのかもしれません.
蛇足ですが,中心後回の脳梗塞でpure sensory palsyをきたすことも押さえておくべきですね.
外来で出会うと,ついつい見逃してしまいそうです.
上円錐症候群はL4-S2レベルの障害を呈します.
大半が慢性発症でしょうし,腱反射亢進や異常反射の出現で疑いたいです.
ということは,腓骨神経麻痺だと思っても,しっかり反射をとらなくてはいけませんね.
以上,頭に叩き込んでおきましょう.
2017年7月30日日曜日
施設入居者の骨粗鬆症(part 3)
施設入居者の骨粗鬆症について,エビデンスをどのように臨床に適応するかに着目した記事がCanadian Family Physicianに掲載されています.
Osteoporosis management in residential care
How internal and family medicine resident physicians translate evidence into practice
Weiwei Beckerleg and Rachel A. Oommen
Canadian Family Physician May 2017, 63 (5) 411-412;
患者の治療目標対コスト
非経口ビスフォスフォネート(ゾレドロン酸)とデノスマブは,経口ビスフォスフォネートと比べて骨所掌症患者の骨折予防により効果的であるように思える.研究者はさらなる研究が必要だ,これらの薬剤の利益を比較しきちんと数字で示すためにガチンコ勝負が必要であると言うだろう.学術的臨床家は,患者が長期施設入所しており薬剤治療の益があるなら,患者の治療の目標,過去の治療の経験,併存疾患,機能の状態,費用により最適な治療が決まると結論するだろう(表1).結局のところ,多くが低収入であると考えられる施設長期入所者において,費用は実際になるほどと思う論点なのだろうか.
薬剤
|
年間の費用(概算)
|
コメント
|
ビタミンD3とカルシウム
|
> $30
|
1日にビタミンD3を600IU,またはカルシウムを最大999mgだとこの費用となる
|
経口ビスフォスフォネート(毎日)
|
> $92
|
カルシウムとともに毎日の経口摂取
|
経口ビスフォスフォネート(週1回)
|
> $229
|
ビタミンDとともに週1回の経口摂取
|
デノスマブ
|
> $660
|
6か月おきの注射
|
ゾレドロン酸
|
> $671
|
年1回の注射
|
結論
B氏にはどのようなアドバイスがなされるべきなのだろうか.QOLとケアの目標に焦点を当てた診療にエビデンスを落とし込むことは容易ならざることだとレジデントは結論するだろう.そしておそらく,研究者や学術医,そして"もっとも重要なことだが"レジデントの指導医もこの結論に同意するだろう.
2017年7月19日水曜日
施設入居者の骨粗鬆症(part 2)
施設入居者の骨粗鬆症について,エビデンスをどのように臨床に適応するかに着目した記事がCanadian Family Physicianに掲載されています.
Osteoporosis management in residential care
How internal and family medicine resident physicians translate evidence into practice
Weiwei Beckerleg and Rachel A. Oommen
Canadian Family Physician May 2017, 63 (5) 411-412;
治療のエビデンス
ついこの前リウマチ科をローテートしていたとき,椎体骨折の既往がある地域に住む患者には経口ビスフォスフォネートよりゾレドロン酸やデノスマブがよいと指導医に勧められ,刺激的な議論を繰り広げた.ところで,長期施設入所者に対する骨粗鬆症の薬物的治療のエビデンスはどのようなものだろうか.
最近公表されたJournal of Internal Medicineのレビューには,カルシウムとビタミンDの補充は,地域に住む成人の股関節部の骨折を予防しないとある.しかし,カルシウムとビタミンDの組み合わせは,ビタミンDが欠乏している施設長期入所中の高齢女性の股関節部骨折の予防には有用であることが示されている.高齢者,特に高齢男性に対し,当然のようにビタミンDとカルシウムの補充を行ってよいのか疑問が出てくる.骨折を予防するというエビデンスが現状不十分にしかないからだ.しかし,施設入所者のビタミンD欠乏がおそらく非常に多いことを考えると,低用量のビタミンD補充(400-800IU/日)は,重大な副作用もなく,おそらく許容されるだろう.一方,過量のカルシウム摂取は,消化器の副作用,腎結石,心筋梗塞などの心血管イベントにつながる.実際に,ビタミンD欠乏のない患者で,カルシム摂取量が300mg/dayと少量であっても,臨床的に有意な骨量減少につながらないというエビデンスがある.このような理由により,カルシウム補充の敷居は高く,とくに他疾患が併存している長期施設入所高齢者ではとりわけ難しいと感じるだろう.
骨粗鬆症治療薬の一つである骨吸収抑制薬の選択については,Nature Reviewsの論文に,頻用される薬剤を比較した包括的な要約がある.経口または非経口のビスフォスフォネートならびにデノスマブは臨床で最もよく出会う薬剤である.第一に,これらの薬剤の効果とリスクを直接比較したガチンコ勝負は行われていない.デノスマブはRANKLを標的としたモノクローナル抗体であり,6か月おきに60mgを皮下注射することで椎体骨折,股関節骨折,非椎体骨折をそれぞれ68%, 40%, 20%減らす.デノスマブに関連する重要な有害事象として,皮膚感染,尿路感染,皮膚炎や失神といった皮膚反応がある.36か月間のデノスマブ治療はプラセボと比較して,有害事象全体の発生率に有意な差はなかった.
以上のデータはFREEDOM (Fracture Reduction Evaluation of Denosumab in Osteoporosis Every 6 Months)試験で得られたものである.ゾレドロン酸(年1回5mg投与)の有効性も同様であり,椎体骨折,股関節骨折,非椎体骨折をそれぞれ70%, 41%, 25%減らす.7つのRCTをまとめたシステマティックレビューによると,経口リセドロネートは椎体骨折,股関節骨折,非椎体骨折をそれぞれ39%, 26%, 20%減らす.ビスフォスフォネートの有害事象はよくわかっており,顎骨壊死,非定型大腿骨骨折,消化管障害などがある.これらの有害事象のリスクは低く(治療10,000-1,000,000人年に1例),経口でも非経口でもおおよそ同じである.注意すべきこととして,非経口ビスフォスフォネートでは注射後に頭痛,発熱,筋痛といったインフルエンザ様症状が出現することがある.初回で最も可能性が高く(31.6%),回数を経るにつれリスクは大きく減少していく.
2017年7月4日火曜日
施設入居者の骨粗鬆症(part 1)
施設入居者の骨粗鬆症について,エビデンスをどのように臨床に適応するかに着目した記事がCanadian Family Physicianに掲載されています.
まずは導入部,part1です.
Osteoporosis management in residential care
How internal and family medicine resident physicians translate evidence into practice
Weiwei Beckerleg and Rachel A. Oommen
Canadian Family Physician May 2017, 63 (5) 411-412;
85歳の施設長期入所者であるB氏は,転倒により脊椎骨折を受傷した.B氏と出会ったのは最近のことだが,施設ケアにおける骨粗鬆症の治療について,刺激的な会話を指導医とするきっかけになった.これは,多くの医師がよく直面するジレンマを浮かび上がらせるものである.QOLや治療目標に焦点を当てながら,現在のエビデンスを臨床に組み入れることについて考えよう.
過少治療と変動
Osteoporosis Canadaによれば,B氏が1年以内に次の椎体骨折を受傷する危険性は20%である.たしかに,女性の3人に1人は生涯で1回は骨粗鬆症による骨折を経験するし,カナダでの50歳以上の骨折の80%以上が骨粗鬆症,つまり「静かな盗賊(注:無症状のまま骨量が減少していくことをこのように表現している)」によるものである.長期施設入所者には骨粗鬆症が多いという認識は広く共有されているものの,現時点ではあまり治療されていないことが多いようである.骨粗鬆症のマネジメントは施設によってかなりさまざまである.骨粗鬆症患者の治療の質を改善するには,目標志向型の介入が必要である.骨粗鬆症のマネジメントに関する研究はこれまで主に,地域社会に住む成人を対象に行われてきた.しかし,長期施設入所者はこのような研究から除外されることが多く、施設入所者の骨粗鬆症治療の決定を困難にしている。
最近公表されたOsteoporosis Canadaは、長期施設入所者を対象とした骨粗鬆症マネジメントのガイドラインである。ガイドラインによると、食事による1日1200mgのカルシウム摂取が望ましく、食事によるカルシウム摂取が1日500mg未満であればカルシウム補充が推奨される。骨折のリスクが高い場合(股関節や椎体骨折の既往、複数回の骨折の既往、骨折既往があり最近グルココルチコイドを投与されている、レントゲンで診断された椎体骨折、高リスクだと以前判断された)や余命が1年以上と期待できる場合は、少数の例外を除き、第一治療として経口ビスフォスフォネート、ついでデノスマブやゾレドロン酸が推奨される。
2017年4月30日日曜日
ミニレクチャー 尿酸降下療法と食事療法
10分でまとめ5分で発表するミニレクチャー
Q. 尿酸降下療法の適応は?
A. The Lancet, Oct.22,2016の痛風レビューによると,以下が適応
・発作が年2回以上
・痛風結節あり
・stage2以上のCKD (GFR90以下)
・腎結石
治療するなら,尿酸値は6以下に下げる.
第一選択はアロプリノール.100mgで開始,腎障害あれば50mgで開始,ゴールまでゆっくり増量.
腎障害患者で使用後8週以内に発熱,発疹,白血球増加,好酸球増加,腎障害,肝障害を来すことがある(allopurinol hypersensitivity syndrome)
Q. 食事指導に意味はあるのか?どうすればいいのか?
A. 食事療法で痛風発作は減少しないというエビデンスがある
アルコールと果糖は肝代謝で尿酸になる.
赤身肉は発作triggerになりうる.レバーも注意.
プリン体[mg/100g]はウニ137,イクラ3.7
うに丼50gで約70mg 痛風学会の基準は400mg/d うに丼6杯食べなければ大丈夫
2017年4月4日火曜日
骨軟化症について
高齢者の全身痛で、診断して治療することで、劇的に改善するもの。PMRとOsteomalacia(低リン血症性骨軟化症)。 #residentday— 清田実穂 (@miho_kk) 2017年3月16日
高齢者の骨軟化症,全くイメージがわかなかったので調べてみました.
原因(後天性のみ)
・ビタミンD不足:日光不足,食餌性,胃切後など
脂溶ビタミンなので肝機能障害・膵機能障害・胆汁鬱滞にも注意
(胃切→https://www.jstage.jst.go.jp/article/juoeh/35/1/35_25/_pdf)
(PD→https://www.jstage.jst.go.jp/article/naika1913/71/11/71_11_1566/_article/-char/ja/)
・慢性腎障害,尿細管性アシドーシス(2型)
(RTA→https://www.jstage.jst.go.jp/article/nishiseisai1951/31/1/31_1_160/_article/-char/ja/)
・ビスホスホネート,アルミニウム製剤,鉄剤,長期の抗てんかん薬など
(鉄剤→https://www.jstage.jst.go.jp/article/juoeh/35/1/35_25/_pdf
https://www.jstage.jst.go.jp/article/naika1913/71/11/71_11_1566/_article/-char/ja/)
・腫瘍性:FGF23分泌性腫瘍
(https://www.jstage.jst.go.jp/article/clinicalneurol/48/2/48_2_120/_pdf)
症状
・骨痛:特に下位脊椎,骨盤,下肢.骨折を起こすことも
・筋力低下:遠位から進行.筋緊張低下,運動時不快感の合併も
・歩行困難
・低カルシウム血症による筋スパズム等の症状
検査
・ALP高値(ほぼ100%)
・Ca/P低値(1/3程度でのみ)
・25[OH]D低地,PTH低値
鑑別疾患(というより以下の病気と誤診されやすい)
・リウマチ性多発筋痛症
・線維筋痛症
・骨粗鬆症
・変形性関節症
・頸椎/腰椎ヘルニア
全身の疼痛を訴える場合は,滑液包炎か?神経痛か?関節痛か?等を確認し,
「全身の骨痛」というキーワードで骨軟化症を疑い
病歴とCa, P, ALPで診断に迫る,という流れでしょうか.
参考文献:UpToDate Epidemiology and etiology of osteomalacia
UpToDate Clinical manifestations, diagnosis, and treatment of osteomalacia
2016年10月3日月曜日
胸痛をきたす良性疾患
ようやく更新が再開できそうです.
明らかに非心臓性で,帯状疱疹や逆流性食道炎もなく
「まぁ・・・様子見ましょうか」で終わらせてしまう胸痛ってあるよなと思います.
Bornholm病(流行性胸痛症),Straight back syndromeは遭遇したことがあります.
また,Precordial catch syndromeは私自身がなった経験があります(たぶん).
あまり知られていない,けど知っているとそこそこ外来で引っ掛けられるのでは,
という疾患をまとめてみました.
●Straight back syndrome
・若年者の一過性の軽度胸痛,動悸
・胸郭が扁平で胸椎が直線状→心臓が圧迫されて胸痛出現?
・胸部側面X線で,T4-T12を結ぶ直線からT8までの距離が1.2cm未満
・胸痛は体動時や胸郭圧迫時に多い
・67%に僧房弁逸脱症候群の特徴あり.
参考:Q.J.Med(196),Cardiol(5),日本医事新報 (4759)
画像はリンク先より引用.
●Precordial catch syndrome
・小児の筋骨格性胸痛
・数秒から数分の鋭い胸痛
・胸骨左縁肋間あるいは心尖部の非常に狭い部位に局在
・突然発症,安静時あるいは軽い運動時に起こる
・吸気で増悪
参考:UpToDate Causes of nontraumatic chest pain in children and adolescents
●Slipping rib syndrome
・肋軟骨を介して胸骨に固定されていない第8,9,10肋骨で,結合組織がゆるんだり外傷により断裂したりすることで起こる
・結合組織の脆弱化により,肋間神経が挟まれ,胸痛をきたす
・Hooking maneuverで疼痛誘発
参考:UpToDate Causes of nontraumatic chest pain in children and adolescents
画像はHooking maneuver.リンク先より引用.
●肋軟骨炎
・胸骨縁の肋軟骨の局所的な圧痛
・重い荷物を持ち上げたり肩にかけたりすることが契機となりうる
・左側が多い
・Horizontal arm traction maneuver,Crowing rooster maneuverで疼痛誘発
参考:UpToDate Causes of nontraumatic chest pain in children and adolescents
上がCrowing rooster maneuver,下がHorizontal arm traction maneuver.
引用はUpToDateより.
●SAPHO症候群
・胸鎖関節炎による胸痛をきたしうる.
・皮膚症状が先行する症例が39%,関節症状が先行する症例が29%
・皮膚症状は84%にみられる.内訳は掌蹠膿疱症32%,重症ざ瘡18%,尋常性乾癬10%
参考:藤田保健衛生大学サイト
ほかにも,Mondor病やTiezte症候群など,いろいろあります.
当然,狭心痛や肺塞栓症など重篤な疾患の除外が優先ですけどね.
2016年1月29日金曜日
足底筋膜炎について
カンファで出てきたのでまとめます。
テイラー先生のパールに「足底筋膜炎は妊娠のようなもの(8カ月くらいで自然治癒する)」
というのがあったと記憶しています。
好発は40-60歳ですが、よく走る人はもっと若くして発症します。
1/3は両側に起こります。
他のリスク因子は肥満、立ち仕事、扁平足などです。
朝起きて一歩目で踵が痛い→歩いているうちに痛みが和らぐ→ずっと荷重していると夜になるとまた痛くなる、というのが典型的です。
疼痛は第一趾背屈で増強します。
治療は保存的に行います。
足や踵が痛いときの鑑別診断は以下の通り
・アキレス腱損傷
・足根管症候群
・S1神経根障害
・Haglund症候群(アキレス腱付着部位の骨突出)
・骨粗鬆症→疲労骨折
・関節リウマチ
・脊椎関節症→付着部炎
・糖尿病→有痛性末梢神経障害→Charcot関節
・外因:靴があっていない、立ちっぱなし等
・加齢(身も蓋もない…)
・構造異常(そりゃそうだろ…)
参照:UpToDate Plantar fasciitis
2015年6月28日日曜日
褥瘡の危険因子
褥瘡の評価法であるDESIGN-Rは、僕のいる病院でも看護師さんが活用しています。
今回は、褥瘡の発生を予測するスケールについてまとめてみます。
おそらく看護師さんにとっては常識なのでしょうが
こういう知識は研修医にとっては盲点になってしまいます。
図表はすべて、日老医誌 2013;50:583-591の引用です。
・ブレーデンスケール
おそらく日本で最も使われているスケールとのことです。
寝たきり状態になったときに評価を開始します。
急性期で48時間ごと、慢性期で1週間ごと、
高齢者で入院後1カ月までは1週間ごと、変化なければ3ヶ月に1回ごとに評価します。
病院で14点以下、介護施設で17点以下が発生危険点です。
・OHスケール
非常に簡便。寝たきり高齢者でマットレスの選択を行う際に使用するのが良い。
・K式スケール
前段階要因が1つでもあれば、褥瘡発赤危険状態である。
さらに、引き金要因が1つでもあれば、一週間以内に褥瘡発生の可能性がある。
前段階要因に「介護知識」、引き金要因に「栄養」を加えた在宅K式スケールもある。
(以下の図表のみ、http://chcm.umin.jp/education/ipw/files/session/pu_lecture.pdfより引用)
CGA(高齢者総合的機能評価)と合わせて、これから意識して評価していこうと思います。
2015年5月24日日曜日
今週のRCT論文:上腕骨骨折の治療
RCT論文を読めるようになりたいと思って勉強しております。
今日読んだのはこれ。
Surgical vs Nonsurgical Treatment of Adults With Displaced Fractures of the Proximal Humerus
The PROFHER Randomized Clinical Trial
JAMA. 2015;313(10):1037-1047.
American Family Physician(AFP)のブログで紹介されていたので知りました。
P: 上腕骨近位部変位骨折患者(詳しい基準は本文参照)に対し
E: 保存的治療を行うのは
C: 手術をするのに対して
O: OSSスコア(疼痛と機能を主観的に判断するスコア)は変わらない
T: RCT
批判的吟味のしきたりに則って
必要なところを拾い読みして
なんとか15分ちょっとで終わらせることができました。
まだまだBackground knowledgeが不足しているなと痛感しており
EBMの手前の段階で足ふみしていますが
消耗しない範囲で楽しくやっていければと思います。
2015年5月16日土曜日
polyarticular goutという概念
痛風が発作性の多発関節炎となることがあります。polyarticular goutといいます。
多くの場合無治療で放置された場合です。
発作間(intercritical period)は全く無症状になることが多いです(UpToDateによる)。
多発関節炎の鑑別に痛風を入れたことがなかったので、驚きです。
敗血症やせん妄、関節リウマチに間違えられることもあるようです。
上行性に関節をおかしていき、上肢全ての関節が罹患するそうです。
変形性関節症を合併していることも多いみたいです。
日本の症例報告もあります。
高尿酸血症の持続により持続性の多発関節炎を呈した慢性結節性痛風の一例
非定型的な多関節炎を臨床症状と した結節性痛風の一例
無症状→発作→無症状を繰り返す多発関節炎をみたら、
(回帰性リウマチに飛びつく前に)多発関節性痛風を考えましょう。
ちなみに回帰性リウマチでは、発熱が稀である(DynaMedによる)、発作が通常は単関節炎であるため、そこらへんで鑑別してもいいかもです。
2015年5月2日土曜日
炎症性筋疾患について(NEJM)
今週のNEJM Review Articleは、炎症性筋疾患についてでした。
4つの疾患の臨床的特徴を中心にまとめてみます。
Inflammatory Muscle Diseases
N Engl J Med 2015; 372:1734-1747
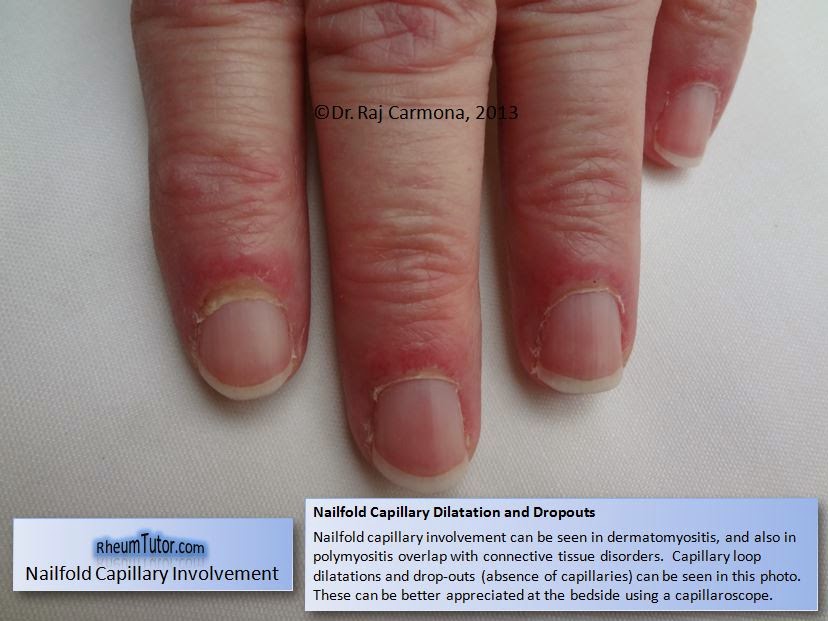
・皮膚筋炎
有名なヘリオトロープ疹、ゴットロン徴候の他にも特徴的な皮疹があります。
画像はhttp://www.rheumtutor.com/dermatomyositis/より引用。
ちなみに、日本人だとヘリオトロープ疹は赤褐色みたいになります。
皮膚症状のみという場合もあり、amyopathic dermatomyositisといいます。
その場合でも、検査をしてみると筋障害が見つかることが多いです。
悪性腫瘍の合併に注意です。発症後3~5年以内に9~32%の患者さんに癌が見つかります。
・皮膚筋炎
この疾患自体は稀であり、他の疾患を皮膚筋炎だと誤診することが多いみたいです。
基本的には除外診断であるということを押さえておきましょう。
鑑別は他の炎症性筋疾患にくわえ、成人発症の筋ジストロフィー、薬剤や内分泌疾患によるミオパチーやニューロパチーなどです。
抗シンセターゼ抗体陽性の患者は、間質性肺炎、関節痛、発熱、機械工の手などがみられることがあります。“抗シンセターゼ抗体症候群”といいます。
・自己免疫性壊死性筋炎
上の2つと比べ、発症が急性となることもあること、CK値が異常に高くなることが特徴です。
特発することもありますが、ウイルス感染、スタチン投与、悪性腫瘍に続発することもあります。
スタチンをやめた後も悪化していくミオパチーをみたら本症を考えましょう。
・封入体筋炎
上の3つと比べて異質な存在です。
○数か月~数年でゆっくり進行していく
○遠位筋も侵されやすい→ボタンをとめにくい等の症状も
○特に前腕や大腿四頭筋が侵されやすい→転倒の危険高い
○顔面や体幹の筋も侵されることがある→脊椎が曲がる、首がうなだれる
○左右非対称になることもある
○50%以上で嚥下困難が出る
○50歳以上の高齢男性で多い
○ステロイドや免疫抑制剤が効かない→嚥下困難にはIVIgが有用かも
皮膚筋炎だと思ってステロイド使っていたけど一向に良くならないときとかに本症を疑います。
2015年4月10日金曜日
慢性下痢と腰痛(NEJM interactive medical case)
NEJM interactive medical caseをまとめてみます。
選択肢をぽちぽち押しながら読み進めていくので楽しいです。本文はこちら。
A Man with Diarrhea and Back Pain
患者は43歳男性。6週前より腹痛と下痢がある。
初めは食事時に上腹部が痛むだけだったが、次第に、いつも腹部全体が痛いようになった。
切迫感(+)、しぶり腹(+)。
便は黒く、鮮血はまじっていない。油っぽくはない。悪臭なし。トイレで流れにくくもない。
ここ1カ月で14kg減少だが食欲低下はない。
発熱、胸痛、咳嗽、息切れ、嘔気嘔吐、尿量減少、口腔内潰瘍、皮疹いずれもなし。
下痢は4週間以上続くと慢性と定義されます。
機能性、炎症性、浸透圧性、分泌性、脂肪性という区分を覚えましょう。
機能性ではないと考えるポイントは、5kg以上の体重減少、夜間就寝中の下痢、消化管出血、貧血、低アルブミン、炎症マーカー上昇です。
それぞれの特徴は以下の通り
炎症性:下血+全身症状(腹痛、発熱など)
分泌性:空腹時でも起こる、夜にも起こる
浸透圧性:空腹時は下痢が止まる
脂肪性:油っぽい、悪臭、便器から流れにくい
下痢とは別に、20年前より腰痛があります。最近、毎朝一時間以上続く頸部の疼痛とこわばりがでてきました。また3年前にブドウ膜炎と尿路結石発作を起こしています。
ここまでで最も考えられるのは、炎症性腸疾患(IBD)とそれに合併した脊椎関節炎です。
IBD患者の20%で炎症性関節炎が合併します。
IBD関連の末梢の関節炎はタイプⅠとⅡがあるそうです。
タイプⅠ:5箇所以下、大関節、病勢と関連あり、
タイプⅡ:多関節炎、左右対称、主に上肢、病勢と関連薄い
現症はとばします。興味があれば本文を参照ください。
45歳以下、緩徐に発症、経過3か月以上、朝のこわばりあり、運動で改善などは、炎症性腰痛を示唆する所見です。やはり脊椎関節炎がこの患者では疑わしいです。
最大の鑑別は、びまん性特発性骨増殖症(diffuse idiopathic skeletal hyperostosis:DISH)です。
靭帯の骨への付着部が石灰化して、ときに背部痛を生じる疾患です。
なぜか糖尿病や肥満の人に多く発症します。
脊椎の可動域が狭く、かつ付着部に圧痛があると、本症が疑わしくなります。
発症が高齢、炎症所見がない、仙腸関節炎がない、などが鑑別のポイントでしょうか。
結局、画像検査その他で潰瘍性大腸炎の診断となりました。
IBD患者はシュウ酸カルシウム結石になりやすいです。シュウ酸の摂取は控え、カルシウムをたくさん摂取しましょう。カルシウム制限は逆に結石を引き起こすので注意です。
IBDは腸外病変が多いです。同じ号のNEJMに、IBDに合併するがんについてのレビューがありました。
軽度-中等度の潰瘍性大腸炎の寛解には、ステロイドとASAを用います。
3-5日以内に症状が改善しなければ、TNFα阻害薬を使うことになりますが、その前に結核とHBVの検査をして、インフルエンザと肺炎球菌のワクチンを打ちましょう。
~Clinical Pearls~
・4週間以上続く下痢は慢性である
・機能性ではないかも:5kg以上の体重減少、夜間就寝中の下痢、消化管出血、貧血、低アルブミン、炎症マーカー上昇
・IBDは腸外病変が多い。全身くまなく診察するべき。尿路結石の既往も大事
・TNFα阻害薬を使う前に、結核とHBVの検査をして、インフルエンザと肺炎球菌のワクチンを打つ
2015年3月30日月曜日
坐骨神経痛のレビュー
NEJMに坐骨神経痛のreviewが載っていました。
へーと思ったところだけをまとめてみました。
図がきれいです。これだけでも理解が深まります。
坐骨神経痛は40-50歳代で多い
坐骨神経痛の85%は椎間板障害による。次に多いのは脊椎変形
L4、L5、S1、S2が坐骨神経を構成する
L4-L5またはL5-S1の障害が多く、L3-L4障害は比較的少ない
神経支配は下図の通り(http://asahi.co.jp/hospital/archive/kaisyo/youtsu/point/images/point_img_01.jpgより改変)
L4障害では股関節疾患と間違えられることがある
多くは片側性だが、ヘルニア、脊柱管狭窄症、脊椎すべり症では両側になることもある
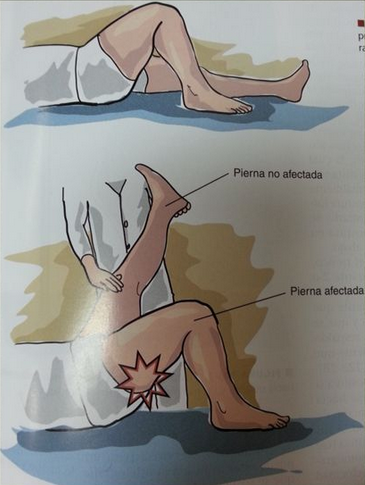
ラセーグ徴候は、ヘルニアに対して感度90%だが特異度は低い
Fajersztajnテストは、ヘルニアに対して特異度90%だが感度は低い
(下図はhttp://images.slideplayer.es/3/1120870/slides/slide_31.jpgより一部改変)
原因としては圧倒的に脊髄関連が多いが、それ以外の原因を挙げる。
・梨状筋症候群 piriformis syndrome
特徴:局所的な臀部中部の疼痛、坐骨棘の圧痛、座位で疼痛増悪、股関節外旋など梨状筋にテンションをかけると疼痛誘発
ラセーグ徴候は半数のみで陽性
尻ポケットに財布その他を入れることによる坐骨神経痛が20世紀中ごろより見られだした。Credit-carditisというらしい。へぇー
・皮疹のない帯状疱疹 Zoster Sine Herpete
ヘルニアによる坐骨神経痛をさらに刺激する
・外傷
骨盤骨折、近位ハムストリング損傷後、神経の過度な伸展後など
筋内血腫や腱損傷は、重度の坐骨神経痛を引き起こすことがある
後方への股関節脱臼や大腿骨骨折で、神経が挟まれて痛みが起こることがある
臀部注射による障害もある
・産婦人科系問題
子宮内膜症で起こることがある。とくに右側に多い
卵巣嚢腫や妊娠後期の子宮による圧迫でおこることがある
分娩中の損傷でもおこる
無治療で、1/3の患者は2週間以内に、3/4の患者は3か月以内に症状改善
体を動かすことができるなら動かしたほうがいい
各種痛みどめで効果が確実なものはない
ヘルニアが原因の場合、手術をした方が早く痛みが良くなる
しかし、1年後の痛みや障害の程度は手術してもしなくても同じ
なので、手術を先延ばしにして痛みが良くなるかフォローするのは良いかも
もちろん、膀胱直腸障害があれば手術適応
2015年3月4日水曜日
線維筋痛症患者はmultimorbidityかつpolypharmacyである
今日のBMJ Openより。
線維筋痛症患者はmultimorbidityかつpolypharmacyである、という記事です。
A cross-sectional assessment of the prevalence of multiple chronic conditions and medication use in a sample of community-dwelling adults with fibromyalgia in Olmsted County, Minnesota
1111人の患者さんのカルテをひっくり返して
併存疾患と処方薬剤について調べたものです。
併存疾患が7つ以上の患者は、なんと半数以上!
薬剤に関しては以下の通り。
そして、40%以上の患者さんで、線維筋痛症の症状のためにのんでいる薬剤だけで3つ以上とのことです。10%以上の患者さんでは、そのような薬剤の数が5つ以上です。
併存疾患で多いのは以下の通り。
慢性関節痛/変形性関節炎(88.7%)
偏頭痛/慢性頭痛(62.4%)
高脂血症(51.3%)
肥満(48.0%)
高血圧(46.2%)
線維筋痛症が肥満の人で多いというのは前から言われているみたいです。
意外なのは、いわゆる生活習慣病の割合が高いことです。糖尿病も17.9%でみられています。
薬剤では以下の通り。
睡眠薬(33.3%)
SSRI(28.7%)
オピオイド(22.4%)
SNRI(21.0%)
また、うつ(75.1%)や不安症(56.5%)、気分変調(19.4%)も多く
不眠(50.6%)やむずむず脚症候群(20.3%)の割合も高いです。
(2010年の診断基準ではunfresfing sleepが項目に入っていたので当たり前といえば当たり前です)
線維筋痛症の患者さんを継続的に診ていくときは、併存疾患と服用中の薬剤をしっかりみましょう、と結論付けられています。
例えば、SNRIに高血圧と肥満を悪化させる(それゆえ変形性関節炎も悪化させる)働きがあったり、線維筋痛症に対する効果が明確にわかっていないオピオイドがたくさん使われていたりと、やはりpolypharmacyになると注意すべきことがたくさんですね。
~Clinical pearls~
線維筋痛症はmultimorbidity、polypharmacyになりやすい。
2015年1月11日日曜日
腰痛にオピオイドはどうか
BMJに腰痛に対するオピオイド処方についてのreviewがありました。
Opioids for low back pain
Richard A Deyo, Michael Von Korff, David Duhrkoop
BMJ 2015;350:g6380
オピオイド使いすぎじゃー!患者を選定して使用は短期間にとどめろー!
という旨のreviewでしたが
ご存知の通り、日本はオピオイド使用量が非常に少ないので
日本だともっと使ってもいいのでは、ということになりそうです。
以下の図は本論文からの引用ですが
こんなに差があるんですね。
というわけで、日本では処方量が全く異なるということを前提にreviewを読んでいきます。
非常にざっくりまとめますので、内容を正確に知りたい方は本文を読んでくださいね。
○急性の腰痛について
最も驚くべきことは、急性腰痛についてオピオイドとプラセボを比較したRCTは存在していないということです。
他の疼痛のエビデンスを外挿して、腰痛にもオピオイドがいいだろう、となっているみたいです。
NSAIDsなど他の薬剤と比べて優れているかも不明です。、
オピオイドで腰痛の回復や仕事復帰が早くなるかも分かっていないとのことです。
オピオイドの処方量が多く、服薬期間が長いと、仕事復帰までの期間が長くなるという研究があります。もっとも、これだけではオピオイドのせいなのか腰痛そのものが重篤なためなのか判断はできません。
イギリスでプライマリケアの文脈で行われた研究では、他の要因を調整しても、オピオイド投与群は日投与群より6カ月後の機能が悪かったそうです。NSAIDsだとこの現象は見られません。
また、オピオイドの投与は長期にわたることが多いのも問題だそうです。
何回も申し上げますが、日本はそもそもオピオイドの処方量が極端に少ないです。
外的妥当性をきちんと勘案して解釈する必要があります。
○慢性の腰痛について
RCTは行われているものの、4か月以上観察したものはなく、エビデンスは不足しています。
全てのRCTで、中断率が20%を超えています。副作用または不満足によるものだろう、とのことです。
短期間での疼痛緩和効果については認められているといっていいみたいです。
しかし機能面の向上については、はっきりしていません。
○オピオイドの副作用
やはり便秘や嘔気の副作用は多いみたいですね。
○じゃあどうしたらいいか
全ての腰痛患者にいえることですが、セルフケアが最も大事であり、可能な範囲内でしっかり体を動かすことが薬剤に頼るより重要です。
そのためには、医師患者関係をしっかり構築していくことが必要になります。
オピオイド長期投与のベネフィットとリスクは未解明です。なので短期目標と長期目標は明確に区別すべきです。
オピオイド長期投与を考える前に、NSAIDs、抗うつ薬、局所の痛みどめを試してみましょう。
オピオイドの副作用についてきちんと共有すべきです。
患者の薬物乱用歴について確認しましょう。
オピオイド投与は疼痛緩和を目標にして短期に行うのがいいでしょう。
それでも長期投与する場合は、最小限の量にとどめ、きちんとモニターしましょう。
以上、オピオイドの使い過ぎの警鐘を鳴らす内容でしたが
腰痛を「いま楽にしたい」ときには短期オピオイド投与は低リスクかつ有用である
ということでもありますね。
日本だと、もっと適切に使う余地があると思います。
登録:
投稿 (Atom)