2016年8月1日月曜日
高血圧の非薬物療法のエビデンス
BMJの10-minute consultationより
患者さんへの説明に使えそうだったので抜粋します。
・40-69歳の高血圧患者では、収縮期血圧が2mmHg上がるごとに、虚血性心疾患による死亡リスクが7%上がり、脳卒中による死亡リスクが10%上がる。
・具体的なリスク計算はQRISKでおこなう。
このサイトに項目を入れていけば、10年後の虚血性心疾患、脳卒中死亡リスクなどが計算できる。大変便利。初めて知りました。
・食塩摂取を4.4g/day減らせば、血圧は5/3mmHg下がる。
・肥満患者は、体重を0.45kg落とせば血圧が1mmHg下がる。
・DASH食を食べるとアメリカの典型的な食事と比べて血圧が6/4mmHg下がる。
引用
Poor adherence to antihypertensive drugs
BMJ 2016;353:i3268
2016年7月3日日曜日
QT延長と関連する薬剤
一カ月ぶりです。
ブログ再始動です。
いかなる主訴、病態を見ても
「薬剤性」を常に鑑別に上げるようにしています。
BMJ Clinical ReviewでQT延長が扱われていたので勉強しましょう。
BMJ 2016;353:i2732
Clinical Review From Drug and Therapeutics Bulletin
QT interval and drug therapy
薬剤性のQT延長とそれによるTdPは非常にまれであるとのことです。
しかし、死に至る状態ですので、やはりしっかり押さえておく必要があります。
よく見る薬剤を抽出してあげます。
・抗不整脈薬:アミオダロン(アンカロン)、ジソピラミド(リスモダン)
・抗菌薬:マクロライド(クラリス、ジスロマックなど)、キノロン(クラビット、アベロックスなど)、アゾール
・消化器:ドンペリドン(ナウゼリン)、オンダンセトロン(ゾフラン)
・抗ヒ薬:ヒドロキシジン(アタラックス)
・抗精神病薬
・抗うつ薬
ナウゼリンやアタラックスは、恥ずかしながらQT延長のリスクという認識を持っていませんでした。
こういう患者には注意です
・女性、高齢
・電解質異常(低K血症など)
・肝障害、腎障害
・心不全、左室肥大、心筋梗塞、徐脈など
・利尿薬、ジゴキシン投与中
心房細動を伴う心不全で、ジゴキシンとアンカロンが出されてて、利尿薬で低K血症になっている高齢女性が、尿路感染症で処方されたクラビットを飲んでいて、心肺停止というのがthe worst scenarioでしょうか。気を付けましょう。
2016年5月24日火曜日
ドライアイについて(BMJ Clinical Review)
BMJ Clinical Reviewです。
ドライアイについて。こういうコモンな病態のレビューはとてもうれしいです。
BMJ 2016;353:12333
The management of dry eye
・有病率8-34%
・リスクファクター:女性、高齢、閉経後エストロゲン療法、パソコン仕事、コンタクト着用、ω-3脂肪酸低摂取(!)、眼手術、骨髄移植、C型肝炎、薬剤、ビタミンA欠乏
・大きく分けて2つ:房水欠乏型と蒸発型
・房水欠乏型はシェーグレン関連と非シェーグレン関連に分けて考える。薬剤が原因のことも。
・蒸発型の多くはマイボーム腺の機能不全。油膜が張れない。外因としてはアレルギー、局所薬剤、コンタクトなど。
・症状は目の違和感、羞明、涙目など。角膜表面の不可逆的障害をきたすことも。
・評価は以下の通り
・tear film break-up time(フルオレセイン染色をして、瞬きを我慢してもらい、涙膜が壊れるまでの時間を測る)、Schirmer試験、染色をして角膜・網膜の上皮を観察、マイボーム腺の評価
・Ocular Surface Disease Index(OSDI)が病勢とよく相関する。各項目を0点-4点で評価。足して30点以上なら重症。
OSDI
ここ一週間で以下の症状がありましたか
・羞明
・目がチカチカ
・痛い、かゆい
・目のかすみ
・見えにくい
ここ一週間で目の症状のせいで以下の行動がしづらいことはありましたか
・読書
・夜間の運転
・ATM
・テレビ
ここ一週間で以下の状況で目の違和感がありましたか
・風が強いとき
・乾燥しているとき
・空調がかかっているとき
・まずはこれまでどんな治療をして効果はどうだったかを尋ねる
・環境を整える。パソコンや乾燥はなるべく避ける
・目薬の保存剤が実は犯人である可能性を考える
・内服薬をチェックする:抗ヒスタミン薬、βブロッカー、エストロゲン、TCA、SSRI、レチノインは原因となりうる
・人工涙液や軟膏は効果がありそう。製品ごとの差はない。
・重症なら保存剤の入っていない人工涙液か夜間の軟膏を。
・軽症~中等度なら市販の目薬でもいいかも。
・1日に4回以上点眼するなら保存剤の入っていないものを
・点眼が難しい人向けの補助器具もある。
・以下の場合は眼科紹介を
・眼痛や羞明が強い、片目だけ著明に充血、視力低下:即日紹介
・4週間治療してもコントロールできない
・診断に専門家が必要
・視力が徐々に悪くなっている
・潰瘍をはじめとする角膜障害の徴候
・シェーグレン症候群、眼瞼異常など専門家の管理が必要な状態
2016年5月17日火曜日
旅行者下痢症について
BMJ Clinical Reviewをまとめます。
僕自身が、ほぼ必ずと言っていいくらい罹患するので、興味深い勉強になりました。
BMJ 2016;353:i1937
Travellers’ diarrhoea
これだけは押さえておく
・最も多い原因はETEC
・14日以上続く慢性の下痢は、細菌性の可能性が低い
・人工肛門や免疫抑制のある場合のみ抗菌薬予防の適応
・下痢開始時に1-3日間抗菌薬服用すると、有症状期間が3日間→1.5日間に短縮
・慢性下痢で、体重減少などの付随症状があれば、専門家に紹介を。
・危険地域は以下の通り
超高リスク:南・東南アジア、中央アメリカ、西・北アフリカ
高リスク:南アメリカ、東アフリカ
中リスク:ロシア、中国、カリブ海、南アフリカ
・バックパッカーはビジネス旅行者と比べて発症率2倍
・サラダ、貝、生焼けの肉は避ける
・野菜、果物の皮はしっかり剥きましょう
・石鹸での手洗いで発症を30-40%減らすことができる
・原因がはっきり見つかることは少ない
・細菌、ウイルスのほかにも、ランブル鞭毛虫は14日以上の慢性下痢を呈する
・Cyclospora catayenisは、メキシコ帰りの旅行者下痢症として最近注目されている。
・旅行開始一週間以内(特に到着してから2-3日後)に発症
・ETEC:水様、多量、腹部疝痛・嘔気・倦怠感後
・腹部膨満、吃逆など上部消化管症状があればランブル鞭毛虫をより疑う
・排便切迫、血便、クランプなど疝痛症状があればカンピロバクターやシゲラをより疑う
・症状はたいてい1週以内に収まるが、超える場合も10%ある
・上記の通り、適応ある場合のみ予防内服
・シプロフロキサシン500mg/dayで予防率80-100%
・自己内服は以下の通り
軽症なら、ロペラミド4mg頓用+軟便出るたびに2mgずつ内服 計16mg/dayまで
中等度なら、南米、中央アメリカ、アフリカならシプロフロキサシン500mg2回を3日間
南アジア、東南アジアならアジスロマイシン1gまたは500mg/dayを3日間
高熱、重度腹痛、血便があれば病院受診を
・ただし、治療のメインは経口補液。
2016年4月14日木曜日
非代償性アルコール肝障害の急性管理
これで入院してくる方、けっこういるように感じるので。
BMJ Clinical Review
Decompensated alcohol related liver diseas: acute management
BMJ 2016;352
・多飲患者の90-95%は脂肪肝に進展、20-40%が脂肪性肝炎+線維化まで進展、10-20%が肝硬変に。3-10%で肝細胞がんを発症する。
・肝不全を起こすと、黄疸、凝固異常、脳症が出現。
・門脈圧亢進を起こすと、静脈瘤、腹水、特発性細菌性腹膜炎に進行
・アルコール関連肝障害(ARLD)の平均寿命は59歳!!
・非代償性アルコール肝障害の短期死亡率は1カ月当たり10-20%と非常に高い。
・慢性肝不全急性増悪(acute-on-chronic liver failure)という概念が提唱されている、肝硬変のある患者に感染症などが重なって予後不良の肝不全になること。
・肝硬変患者に多い感染症は、SBP、UTI、肺炎、CD関連腸炎、蜂窩織炎
・発熱などの症状を呈さないこともある
・原因菌は腸内細菌と非腸球菌性球菌が多い
・SBPでは感染症状が起きないことがある。腹痛や発熱は見られることが多い。
・SBP患者ではアルブミン静注が推奨。初日1.5g/kgW、3日目1g/kgWで死亡率29%→10%に減少。
(・ERエラーブックによると、腹腔穿刺前にPTやpltを是正する必要はない、とのこと。)
・アルコール関連肝炎では、3カ月以内に黄疸出現。肝不全や全身炎症をきたす。
・有痛性肝腫大、発熱、腹水、脳症がみられる。
・AST,ALTは正常上限の2-6倍、AST/ALTは2以上となる。好中球増加、凝固異常がおこる。
・他の肝障害(敗血症など)との鑑別は困難なことが多い。
・重症度判定で最も普及しているのはMaddrey discriminant function。短期予後を予測する。32以上で重症、28日間で30%が死亡。
・計算できるサイトもあります。簡単に式をかけば、(PT-12)+T.Bilとなります。
・重症ならプレドニン40mg/day経口で4週間。短期死亡率は下げるかも。
・始める前に培養などとって感染症がないか確認を
・non-responderならステロイド中止:7日目でLille scoreが0.45以上。40%が該当する
・non-responderの次の手としては、NアセチルシステインやGCSなどが候補
・肝硬変の入院患者20%に急性腎障害が起こる
・SBPだとさらに高率
・Cre解釈に注意。アルコール患者は低栄養のためベースのCreが低い。0.3mg/dl上昇or50%上昇でAKIと判断
・原因は腎前性(脱水、消化管出血、利尿薬など)、腎性(NSAIDs、ATNなど)…
・初期治療に反応しなければ、肝腎症候群が考えられる。
・肝腎症候群は、尿所見が正常で、腹水があり、輸液に反応せず、他の原因が否定的なときに診断する。
・治療はterlipressinとアルブミン
・腹水あれば塩分制限を
・腎機能、ナトリウムみながら、スピロノラクトン100mg/dayとフロセミド40mg/dayから開始
・ARLDの60-70%で低栄養、サルコペニアがおきている
・VitB1欠乏に注意
・refeeding症候群に注意 栄養補正する場合は毎日電解質をチェックする
・アルコール離脱に注意。肝性脳症との鑑別を。
2015年11月11日水曜日
熱性けいれん(BMJ Clinical Review)
熱性けいれんのレビューがBMJにあったので要点をまとめます。
http://www.bmj.com/content/bmj/351/bmj.h4240.full.pdf
15分以内、全身性の強直間代性発作、24時間以内の再発なし、トッド麻痺なし、異常四つを満たすと単純熱性けいれんです。安心です。そうでなければ複雑性です。
単純熱性けいれんがてんかんに移行する率は低く1/40程度。結構高いと思ってしまいますが。
抗てんかん薬予防投与のベネフィットに関するエビデンスはないです。
以下のリスク因子を持ち再発が疑われる場合は、ベンゾジアゼピンをあらかじめ処方しておくことがあります。その場合、強直間代性発作が5分以上続けば親が服用させます。
・18か月以下で初発、一親等に家族歴あり、体温39℃以下で出現、発熱から発作まで1時間以内、同一の発熱疾患のエピソードで複数回、保育所に行っている
脳炎や髄膜炎を示唆するレッドフラッグは以下の通り
・ぐずつき、食事量低下、ぐたっとしているという病歴
・複雑性の基準を満たす
・大泉門膨隆、項部硬直、羞明、神経学的巣症状がある
・痙攣後の意識変容や神経学的以上が1時間以上遷延する
・あやしてもあまり反応しないのが1時間以上遷延する
・抗菌薬の投与歴がある
・ヒブワクチン、肺炎球菌ワクチンをちゃんと接種していない
・2歳以下では、髄膜炎でも髄膜刺激症状が出ないことがままあるので、疑ったら髄液採取。
一般的には痙攣が五分以上続けばベンゾジアゼピンの投与を考慮します。
呼吸抑制の副作用がコワイですが、挿管の必要性を増やさなかったとの報告もあり、特に重積状態になれば積極的に使う必要があります。
親へのアドバイスは以下の通り
・けがを防ぐために、周りのものをどける
・体を抑える、口にモノをいれるのはダメ。
・けいれんがおさまったら気道確保と回復位を。
・けいれんが五分以上続けば救急車を。
基本的には予後良好の疾患なので、
脳炎・髄膜炎をみのがさないことと、親への教育が大事なポイントだと思います。
2015年10月28日水曜日
アキレス腱断裂について
今週のBMJ Practiceを箇条書きでまとめます。
Acute Achilles tendon rupture BMJ 2015;351:h4722
スポーツ中に起こることが多い。通常の歩行時に起こることはめったにない。
年間発症率は2/10000
リスク因子:加齢、アキレス腱症、ステロイド服用、アキレス腱付近のステロイド注射の既往、キノロン使用
非専門医は20%を見落としている。打撲と間違われることが多い。
歩けて、つま先立ちができて、底屈の筋力が正常でもアキレス腱断裂していることがある。
見落とす理由は以下の通り。
・腱が切れる音はないこともある
・完全断裂でも1/3は疼痛を訴えない
・内出血や腫脹が軽度のことがある
・触って断裂部位が分からないことがある
・他の底屈筋がアキレス腱をカバーしてしまう
治療が遅れると予後が悪くなる。
歩くことはできても走ったり階段上がったりが難しくなる。
診断はSimmondの三徴をみる。
2つ以上当てはまれば感度100%で診断できる。
Simmondの三徴は、言葉で説明するより動画をご覧あれ。
活動性の高い患者なら手術が第一選択。
治療すれば予後良好。歩行や階段昇降は12週(中央値)後、スポーツ復帰は9ヶ月(中央値)後に可能。
少しでも疑えば、Simmondの三徴をしっかりみて、手術につなぎましょう。
2015年5月4日月曜日
乳幼児突然死症候群を防ぐには(BMJ)
BMJのClinical Reviewで、乳幼児突然死症候群(SIDS)について載っていました。
Sudden infant death syndrome and advice for safe sleeping
BMJ 2015;350:h1989
SIDSは、以下の3つが揃ってしまうと起きてしまうのではと考えられています。
・1歳以下であること
・前期出産や母体の喫煙などによる、もともとの弱さ
・うつ伏せ、うつ熱などの外部要因
危険因子について1つずつ見ていきます。
・うつぶせ寝
RR 3.5~9.3と強い危険因子です。
側臥位もあぶないそうです(オッズ比1.4)。いつの間にかうつぶせになってしまうからです。
・妊娠中/後の喫煙
妊娠中の喫煙はリスクを5倍にします。
・前期出産
・頭まで布団をかぶる
前日の睡眠時に頭まで布団をかぶっていた乳幼児の割合は、SIDS群で24.6%、コントロール群では3.2%でした。
寝具を柔らかい素材にするのも危険です。SIDSのリスクが5倍になります。枕は必要ありません。
ブランケットは必要ありませんが、もしかける場合は、絶対に脇の上まで来ないようにします。幼児の足をベッド柵まで下げて、ブランケットは3つ折りにしましょう。
とにかく、ベッドの中に柔らかいものやおもちゃは入れないようにしましょう。
乳幼児用の寝袋を使ってみるのもいいかもしれないそうです。
(画像はhttp://www.babyinabag.com/より引用)
一方、SIDSを防ぐ因子は以下の通りです。
・母乳哺育
リスクが45%~73%下がるそうです。・一緒の部屋で寝る
親と一緒の部屋で寝ることで、リスクは約50%下がります。
なお、少なくとも生後6か月までは、一緒の布団で寝るのは避けたほうがいいみたいです。
ソファーで寝かせるのはもってのほかです。
SIDSに限らず、乳幼児死亡が起こると、次の子が同じ原因で亡くなってしまう相対リスクは9.1倍、違う原因でなくなってしまう相対リスクは1.6倍になります。
当然、親は心配なわけですが、無呼吸モニターなどのデバイスでSIDSを予防できるというエビデンスは欠けています。それを踏まえたうえで、医学、技術面のみならず心理的サポートが求められます。
2015年4月12日日曜日
ワーファリンが効きすぎたら(BMJ Practice)
BMJのPracticeで、ワーファリンでINRが高いときの対処法について載っていました。
箇条書きでまとめます。本文はこちら。
High INR on warfarin BMJ 2015;350:h1282
・まずは出血がないか評価
消化管出血、頭蓋内出血に特に注意。
・どの量のワーファリンを何回のんでいるか確認。
・ワーファリンが効きすぎる状況がないか確認。
肝疾患、悪性腫瘍、ポリファーマシー、低栄養など
とくにCYP450阻害薬との併用に注意。代表的なのはクラリスロマイシン、エリスロマイシン、アミオダロンなど。
・アルコールについて尋ねる
大量のアルコールはワーファリンの代謝を阻害する
・食事が変わったかについて尋ねる
VitKについてはもちろん。フルーツジュースはワーファリンの代謝を阻害する可能性あり。
・出血してない場合は以下のようにしましょう
INR 3-5のとき:ワーファリンの分量を減らす、48時間後にINR再検
INR 5-8のとき:INRが5以下になるまで中止、その後低用量で再開、48時間後にINR再検
INR 8以上のとき:ワーファリン中止、VitKを1-5mg p.o.、24時間後にINR再検
2015年3月14日土曜日
女性の健康問題のリスクを病歴から探る
最近は、第2版が出た総合診療医学の赤本・青本を読んだり
東野圭吾を読み漁ったり
新書の海におぼれたり
ハートのかけらを集めたりしております。
BMJ Openより、女性の健康問題についての記事です。
Nagai K, Hayashi K, Yasui T, et al.
Disease history and risk of comorbidity in women’s life course: a comprehensive analysis of
the Japan Nurses’ Health Study baseline survey.
BMJ Open 2015;5:e006360. doi:10.1136/bmjopen-2014-006360
日本の女性看護師49927人を対象にした前向きコホート研究です。
まずは女性によくある疾患の罹患年齢のピークについて。
子宮内膜症
|
36.0
|
貧血
|
36.0
|
偏頭痛
|
44.8
|
子宮筋腫
|
44.8
|
子宮頸がん
|
44.8
|
甲状腺疾患
|
49.2
|
乳癌
|
50.0
|
胆石
|
52.2
|
くも膜下出血
|
55.1
|
TIA
|
55.1
|
子宮体がん
|
55.9
|
糖尿病
|
57.3
|
胃癌
|
57.3
|
脳梗塞
|
58.8
|
卵巣癌
|
63.9
|
大腸癌
|
≥65
|
狭心症
|
≥65
|
骨粗鬆症
|
≥65
|
高血圧
|
≥65
|
脂質異常症
|
≥65
|
45歳以下でピークが来る疾患(下図A)をearly-onset diseasesと呼ぶことにします。
45-54歳、いわゆる更年期でピークになる疾患(下図B)は甲状腺疾患、乳癌、胆石です。
残りは、閉経後に発症のピークが来ます。
そして、early-onset diseasesである子宮内膜症、貧血、偏頭痛、子宮筋腫について、他疾患との関連をみるとこんな感じ。
early-onset diseases同士では有意に相関がみられます。
そして、early-onset diseases以外との相関は、以下で確認されました。
子宮内膜症:卵巣癌 (2.16-6.19)、子宮体癌 (1.14-5.04)、脳梗塞 (1.15-3.85)
貧血:胃癌 (1.68-5.08)
偏頭痛:TIA (2.29-4.09)、骨粗鬆症 (1.71-2.62)、脳梗塞 (1.26-3.30)、狭心症 (1.49-2.67)
子宮筋腫:大腸癌 (1.48-3.61)
まとめると以下のようになります。
・子宮内膜症、貧血、偏頭痛、子宮筋腫は女性で45歳以下に発症ピークがあるearly-onset diseasesである。
・early-onset diseasesのどれか一つがあると、他のearly-onset diseasesのリスクが上がる。
・early-onset diseasesに罹患した女性は、その後特定の疾患に罹患するリスクが上がる。
この論文では、early-onset diseasesの病歴をしっかり取ることで、その後に罹患する可能性が高い疾患に備えることができるのでは、と結論されていました。
2015年3月4日水曜日
線維筋痛症患者はmultimorbidityかつpolypharmacyである
今日のBMJ Openより。
線維筋痛症患者はmultimorbidityかつpolypharmacyである、という記事です。
A cross-sectional assessment of the prevalence of multiple chronic conditions and medication use in a sample of community-dwelling adults with fibromyalgia in Olmsted County, Minnesota
1111人の患者さんのカルテをひっくり返して
併存疾患と処方薬剤について調べたものです。
併存疾患が7つ以上の患者は、なんと半数以上!
薬剤に関しては以下の通り。
そして、40%以上の患者さんで、線維筋痛症の症状のためにのんでいる薬剤だけで3つ以上とのことです。10%以上の患者さんでは、そのような薬剤の数が5つ以上です。
併存疾患で多いのは以下の通り。
慢性関節痛/変形性関節炎(88.7%)
偏頭痛/慢性頭痛(62.4%)
高脂血症(51.3%)
肥満(48.0%)
高血圧(46.2%)
線維筋痛症が肥満の人で多いというのは前から言われているみたいです。
意外なのは、いわゆる生活習慣病の割合が高いことです。糖尿病も17.9%でみられています。
薬剤では以下の通り。
睡眠薬(33.3%)
SSRI(28.7%)
オピオイド(22.4%)
SNRI(21.0%)
また、うつ(75.1%)や不安症(56.5%)、気分変調(19.4%)も多く
不眠(50.6%)やむずむず脚症候群(20.3%)の割合も高いです。
(2010年の診断基準ではunfresfing sleepが項目に入っていたので当たり前といえば当たり前です)
線維筋痛症の患者さんを継続的に診ていくときは、併存疾患と服用中の薬剤をしっかりみましょう、と結論付けられています。
例えば、SNRIに高血圧と肥満を悪化させる(それゆえ変形性関節炎も悪化させる)働きがあったり、線維筋痛症に対する効果が明確にわかっていないオピオイドがたくさん使われていたりと、やはりpolypharmacyになると注意すべきことがたくさんですね。
~Clinical pearls~
線維筋痛症はmultimorbidity、polypharmacyになりやすい。
2015年2月27日金曜日
精神疾患と貧困の関係
今週のBMJ Openにこのような論文が出ていました。
Trani J-F, Bakhshi P, Kuhlberg J, et al.
Mental illness, poverty and stigma in India: a case–control study.
BMJ Open 2015;5: e006355. doi:10.1136/ bmjopen-2014-006355
インドで、統合失調症または感情障害の患者さんに対するスティグマが、貧困状態に関係しているかをmatching case-control studyで調べています。
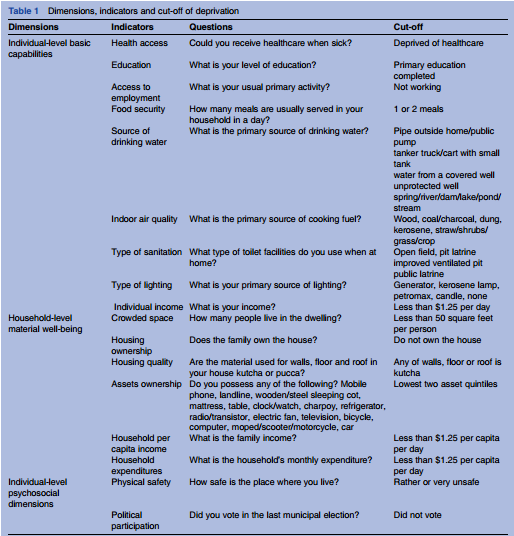
貧困を測る指標が非常に示唆的です。
「貧困」と聞くと、単に金銭的欠乏のみを想起しがちですが、
この研究では様々な次元にわけて貧困の指標を抽出しています。
意訳してみると以下の通り
(赤字は患者群全体とコントロール群全体との間にp<0.05/16の有意差が出た項目)
【個人レベルの基本的能力】
・医療にかかれるか
・教育を受けたか
・仕事をしているか
・飲み水をどこから手に入れているか
・室内の大気は綺麗か
・トイレ設備はどうか
・照明設備はどうか
・収入はどうか
【住環境】
・家に何人住んでいるか
・持ち家か
・建材はkutchaかpuccaか。
(kutchaは泥や藁でできた建材、puccaはブロックやレンガなど)
・日用品をどれだけもっているか
・世帯収入はどうか
・世帯支出はどうか
【個人レベルの精神社会的状況】
・住環境は安全か
・選挙で投票したか
これらの指標のうち6つ以上でカットオフ以下であると測定された方の割合は
精神疾患患者で38.5%、コントロールで22.2%でした。
このような多次元にわたる貧困と関連の強かった因子として
スティグマ、カースト、精神疾患、女性
が挙がりました。
精神疾患の患者は貧困状態に陥りやすい、
特にカーストが低い女性患者で顕著である、という結論です。
金銭的な困窮ももちろん重要な問題ですが
人はパンのみにて生くるに非ず、ということで
貧困に内包する事象を広くとらえ
しっかり介入していく必要があると思います。
2015年1月26日月曜日
聴覚障害者の健康管理
Emond A, Ridd M, Sutherland H, et al. The current health of the signing Deaf community in the UK compared with the general population: a cross-sectional study. BMJ Open 2015;5:e006668.
doi:10.1136/bmjopen-2014-006668
全文はこちら。
イギリスで聴覚障害者の健康状態について研究した論文です。
概して、慢性疾患の有病率が高く、自分の健康状態を知らない人が多く、適切に治療されている人が少ない、ということがわかります。
たとえば、高血圧の有病率は、聴覚障害者で37%、一般人口では21%です(p<0.01)。
そして、自分は高血圧でないと申告した人のうち、本当は高血圧である人の割合は、一般人口では6%ですが、聴覚障害者では29%にのぼります。
自分が高血圧であると申告した人のうち、服薬しているのは51%(一般では62%)、服薬している人のうち血圧は140/90以下にコントロールできているのは42%(一般では80%)です。
つまり、高血圧の人が多いのに、自分が高血圧だと知らない人が多く、治療されている人は少なく、適切にコントロールされている人はもっと少ない、ということになります。
論文では他にも、心血管疾患、コレステロール、糖尿病、呼吸器疾患、うつ、喫煙、アルコールについて触れられています。程度の差はあれ、上に述べた傾向がそれぞれに見られます。
聴覚障害があることが、慢性疾患のリスクとなり、ひいては余命を短くさせていることが分かります。
個人の経験を述べますと、訪問診療の同行実習をした際に、聴覚障害がある一人暮らしの方のお宅に伺ったことがあります。
アパートの一室で、テレビの音を最大まで上げているため、玄関の前でもにぎやかな音が漏れ出ていたのを覚えています。
その方は、外出もほとんどされず、訪問の医療、介護が人と接する唯一の機会となっていました。
「健康の社会的決定要因」でいうところの、社会的排除、社会的支援をもろに感じた瞬間でした。
ラベル:
BMJ,
social,
プライマリケアとは何か,
公衆衛生,
障害
2015年1月12日月曜日
メタアナリシスにおける報告バイアス
BMJにメタアナリシスにおける報告バイアスについての記事がありました。
Meta-analysis: testing for reporting bias
BMJ 2015;350:g7857
メタアナリシスはエビデンスの王様みたいな扱いを受けていますよね。
でも、当たり前ですがメタアナリシスにもバイアスは入り込む余地があるわけです。
引用バイアス、言語バイアス、出版バイアス、タイムラグバイアスなどが例示されていました。
これらをまとめて報告バイアスというそうです。
(用語にはゆらぎがあるみたいですが、ここでは本文中での使い方に基づいています)
メタアナリシスにおける報告バイアスを検出する方法として
funnel plotとEgger's testが紹介されていました。
これがfunnel plotです。
あるメタアナリシスの結果、オッズ比が0.61(0.45-0.82)でした。
ここで、メタアナリシスに用いた各RCTの結果をプロットしてみると
このような左右非対称性が現れました。
つまり、オッズ比が低いRCTをより多く選んできているということです。
報告バイアスの存在が疑われるプロット、ということになります。
それじゃあ、本当に左右非対称性があるのか。
これを調べるのがEgger's testです。
このメタアナリシスだと、P=0.11となり、有意差なしとなりました。
ただ、Egger's testはtypeⅡのエラーを起こしやすい
つまり、本当はあるものをないとしてしまいやすいらしく
Egger's testで有意差なしイコール報告バイアスなしとしてはいけないみたいです。
また、RCTが10個以上のメタアナリシスでないと使ってはいけないそうです。
funnel plotとEgger's testを初めて知ったので
このようにまとめてみました。
もし間違い、誤解などありましたら教えていただければ幸いです。
2015年1月11日日曜日
腰痛にオピオイドはどうか
BMJに腰痛に対するオピオイド処方についてのreviewがありました。
Opioids for low back pain
Richard A Deyo, Michael Von Korff, David Duhrkoop
BMJ 2015;350:g6380
オピオイド使いすぎじゃー!患者を選定して使用は短期間にとどめろー!
という旨のreviewでしたが
ご存知の通り、日本はオピオイド使用量が非常に少ないので
日本だともっと使ってもいいのでは、ということになりそうです。
以下の図は本論文からの引用ですが
こんなに差があるんですね。
というわけで、日本では処方量が全く異なるということを前提にreviewを読んでいきます。
非常にざっくりまとめますので、内容を正確に知りたい方は本文を読んでくださいね。
○急性の腰痛について
最も驚くべきことは、急性腰痛についてオピオイドとプラセボを比較したRCTは存在していないということです。
他の疼痛のエビデンスを外挿して、腰痛にもオピオイドがいいだろう、となっているみたいです。
NSAIDsなど他の薬剤と比べて優れているかも不明です。、
オピオイドで腰痛の回復や仕事復帰が早くなるかも分かっていないとのことです。
オピオイドの処方量が多く、服薬期間が長いと、仕事復帰までの期間が長くなるという研究があります。もっとも、これだけではオピオイドのせいなのか腰痛そのものが重篤なためなのか判断はできません。
イギリスでプライマリケアの文脈で行われた研究では、他の要因を調整しても、オピオイド投与群は日投与群より6カ月後の機能が悪かったそうです。NSAIDsだとこの現象は見られません。
また、オピオイドの投与は長期にわたることが多いのも問題だそうです。
何回も申し上げますが、日本はそもそもオピオイドの処方量が極端に少ないです。
外的妥当性をきちんと勘案して解釈する必要があります。
○慢性の腰痛について
RCTは行われているものの、4か月以上観察したものはなく、エビデンスは不足しています。
全てのRCTで、中断率が20%を超えています。副作用または不満足によるものだろう、とのことです。
短期間での疼痛緩和効果については認められているといっていいみたいです。
しかし機能面の向上については、はっきりしていません。
○オピオイドの副作用
やはり便秘や嘔気の副作用は多いみたいですね。
○じゃあどうしたらいいか
全ての腰痛患者にいえることですが、セルフケアが最も大事であり、可能な範囲内でしっかり体を動かすことが薬剤に頼るより重要です。
そのためには、医師患者関係をしっかり構築していくことが必要になります。
オピオイド長期投与のベネフィットとリスクは未解明です。なので短期目標と長期目標は明確に区別すべきです。
オピオイド長期投与を考える前に、NSAIDs、抗うつ薬、局所の痛みどめを試してみましょう。
オピオイドの副作用についてきちんと共有すべきです。
患者の薬物乱用歴について確認しましょう。
オピオイド投与は疼痛緩和を目標にして短期に行うのがいいでしょう。
それでも長期投与する場合は、最小限の量にとどめ、きちんとモニターしましょう。
以上、オピオイドの使い過ぎの警鐘を鳴らす内容でしたが
腰痛を「いま楽にしたい」ときには短期オピオイド投与は低リスクかつ有用である
ということでもありますね。
日本だと、もっと適切に使う余地があると思います。
登録:
投稿 (Atom)